- Chi tiết
-
Được đăng: 11 Tháng 12 2018
TÓM TẮT
Đặt vấn đề: Bệnh nhân COPD cao tuổi thường có các bệnh tim mạch đồng mắc. Triệu chứng nhập viện trong đợt cấp thường gặp như khó thở, nặng ngực, đơn thuần không chỉ do nguyên nhân viêm nhiễm cấp tính ở tại phổi mà có thể do tình trạng nặng lên của bệnh tim mạch đồng mắc. NT proBNP là một chỉ số sinh học được sử dụng để phân biệt nguyên nhân gây khó thở cấp tính do tim mạch hay do hô hấp ở khoa cấp cứu. Chưa có nhiều nghiên cứu riêng về giá trị của nồng độ NT proBNP trên nhóm bệnh nhân COPD có bệnh tim mạch đồng mắc nhập viện vì đợt cấp.
Muc tiêu: Xác định giá trị của nồng độ proBNP trong chẩn đoán nguyên nhân khó thở cấp trên bệnh nhân đợt cấp COPD có bệnh tim mạch đồng mắc nhập cấp cứu.
Đối tượng và phương pháp: Nghiên cứu tiến cứu, mô tả cắt ngang trên bệnh nhân đợt cấp COPD nhập khoa Cấp cứu bệnh viện Thống Nhất từ 5/2016-12/2017.
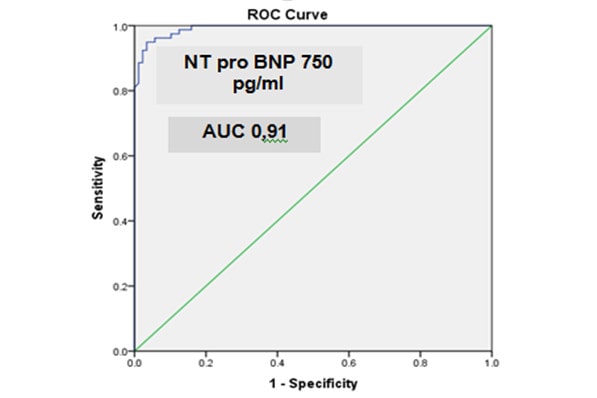
Kết quả: Trong 189 bệnh nhân COPD nhập viện vì đợt cấp: 174 nam (92,1%), 15 nữ (7,9%), tuổi trung bình 75,6 ± 10,1 (năm), 88 ca có tiền sử bệnh tim mạch đồng mắc: 70 ca (37%) kèm tăng huyết áp; 62 ca (32,8%) thiếu máu cơ tim, 58 ca (30,7%) kèm suy tim mạn, 11 ca (5,8%) rung nhĩ. Tình huống đưa bệnh nhân nhập viện vì đợt cấp do suy tim cấp chiếm 58 ca (30,7%); do nguyên nhân tại đường hô hấp 131ca (69,3%).Triệu chứng lâm sàng thường gặp: khó thở cấp 154 ca (81,5%), ho 114 ca (60,37%), lượng đàm tăng 62 ca (32,8%) chủ yếu ở nhóm COPD đơn thuần, khó thở khi nằm chủ yếu ở nhóm có suy tim mạn 27 ca (34,2%), nặng ngực 47 ca (28,1%) phân chia đều ở cả hai nhóm. Giá trị điểm cắt chung của NT proBNPđể loại trừ suy tim cấp/đợt cấp COPD là 300pg/ml (Sens = 96%, Spec = 81,2%, NPV 98,5%, AUC 0,94, độ chính xác 88,6%); điểm cắt loại trừ cho nhóm có bệnh tim mạch đồng mắc là 750 pg/ml (Sens =100%, Spec 76,8%, NPV 100%, ACU 0,91). Giá trị điểm cắt chung của NT proBNPđể chẩn đoán suy tim cấp/đợt cấp COPD là 400pg/ml (Sens = 94,6%, Spec = 95,1%, PPV 76,8%, NPV 97%, AUC 0,94, độ chính xác 94,9%). Giá trị cắt NT-proBNP cho bệnh nhân <75 tuổi và > = 75 tuổi là 412 pg/ml (Sens = 91,9%, Spec = 94,3%, PPV 80%, NPV 97%, AUC 0,95) và 814 pg/ ml (Sens = 90,9%, Spec = 95,2%, PPV 85%, NPV 98,5%, AUC 0,96) với p<0,001.
Kết luận: Bệnh nhân COPD chủ yếu là người cao tuổi, nam nhiều hơn nữ, thường kèm bệnh tim mạch đồng mắc. Giá trị cắt để loại trừ nguyên nhân suy tim cấp trên nhóm dân số này là 750 pg/ml.
Từ khóa: Khó thở cấp, đợt cấp COPD, suy tim cấp, bệnh tim mạch đồng mắc, NT-proBNP, khoa Cấp cứu.
ABSTRACT:
EVALUATION VALUE OF THE N- terminal Pro-BNP TESTING FOR DIAGNOSIS IN EXACERBATION ACUTE COPD PATIENTS WITH CARDIOVASCULAR DISEASES COEXISTENCE ADMITTED DEPARMENT OF EMERGENCY MEDICINE
Le Bao Huy, Vu Dinh Chanh *
*Khoa Cấp cứu bệnh viện Thống Nhất
Tác giả liên hệ: BS Vũ Đình Chánh. ĐT: 01667862202. Email: This email address is being protected from spambots. You need JavaScript enabled to view it.
Background: The elderly COPD patients often have many comorbidities, especially cardiovascular disease. NT-proBNP testing is a biomarker utilized to differentiate causes of acute dyspnea in the emergency department. Cut-off points of NT-proBNP concentration recommended for diagnosis of acute heart failure are varied and not yet have studies only COPD.
Objectives: We conducted this cross-sectional descriptive study in Thong Nhat hospital in Ho Chi Minh city to aim at finding out a cut-off point of NT-proBNP concentration for making differential diagnosis in causes of exacerbation acute COPD (EACOPD) with or without acute heart failure.
Method: We enrolled 189 COPD patients admitted in the emergency with acute onset symptoms. They were divided into three groups based on the diagnosis of acute dyspnea including acute heart failure, EACOPD with or without cardiovascular disease comorbidity.
Results: 189 EACOPD cases (47,3%) with 88 cases (46,6%) coexist cardiovascular disease, 58 cases of decompensted CHF (30,7%) and 131 EACOPD (69,3%) without AHF came to ED. Common symptoms were acute onset dysnea, cough, increasing sputum volume, changing color sputum, chest tightness. An optimal strategy to identify acute HF was to use age-related cut-points of 412, 814 pg/mL for ages <75, and ≥75, which yielded 91,9% and 90,9% sensitivity, 94,3% and 95,2% specificity, 80% and 85% PPV, 97% and 98,5% NPV, 0,95 and 0,96 AUC for acute HF. An age-independent cut-point of 300 pg/mL had 96% sensitivity, 81,2% specificity, 98,5% negative predictive value (NPV), AUC 0,94 and and of 750 pg/ml to cardiovascular disease coexist group had 100% sens, 76,8% spec; 100% NPV; AUC 0,91, p <0,001, respectively to exclude acute HF.
Conclusions: EACOPD patients are mainly elderly, male more than female. Cut values to rule out ACHF in EACOPD with or without cardiovascular disease comorbidity are 750 pg / ml.
Keywords: Acute dyspnea patients, EACOPD, NT-proBNP, Deparment of Emergency Medicine.
I. ĐẶT VẤN ĐỀ
Khó thở cấp là một trong những tình trạng cấp cứu nội khoa thường gặp nhất tại các đơn vị cấp cứu. Khó thở là một trong các biểu hiện thường gặp ở cả hai nhóm nguyên nhân do bệnh lý tim và phổi, đặc biệt là bệnh phổi tắc nghẽn mạn tính (COPD), chiếm khoảng 73% số ca nhập cấp cứu. Những bệnh nhân có cả bệnh lý hô hấp lẫn bệnh tim mạch gây không ít khó khăn trong tiếp cận chẩn đoán, xử trí ban đầu. Trên bệnh nhân COPD cao tuổi, các bệnh tim mạch đồng mắc như tăng huyết áp, thiếu máu cơ tim, bệnh động mạch vành mạn, rung nhĩ thường song hành.[6]
Hiện nay xét nghiệm NT-proBNP và ProBNP được áp dụng đã chứng tỏ sự hữu ích trong tiếp cận chẩn đoán bệnh nhân khó thở cấp nhập vào khoa Cấp cứu. Có nhiều yếu tố ảnh hưởng đến nồng độ NT-proBNP trong huyết tương, điều này gây khó khăn trong việc diễn giải kết quả xét nghiệm và quyết định chẩn đoán. Các nghiên cứu về giá trị NT-proBNP ở trong nước và ngoài nước với dân số chọn mẫu và tiêu chí đánh giá khác nhau kết luận các điểm cắt khác nhau phần nào gây khó khăn trong việc áp dụng. Trong quá trình thực hành lâm sàng tại bệnh viện thống nhất TPHCM chúng tôi nhận thấy tỉ lệ bệnh nhân cao tuổi đến khám và điều trị thường có cả bệnh lý tim mạch và hô hấp, đặc biệt là COPD. Từ đó, chúng tôi quyết định thực hiện nghiên cứu này để khảo sát giá trị NT-proBNP huyết tương trên bệnh nhân đợt cấp COPD nhập cấp cứu nhằm:
- Xác định đặc điểm lâm sàng và cận lâm sàng của bệnh nhân đợt cấp COPD vào khoa Cấp cứu.
- Xác định giá trị cắt NT-proBNP ở các nhóm tình huống nhập viện của bệnh nhân COPD: suy tim cấp, đợt cấp COPD đơn thuần.
- Xác định các yếu tố ảnh hưởng giá trị NT-proBNP
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu:
Bệnh nhân đã được chẩn đoán COPD nhập vào khoa Cấp cứu bệnh viện Thống Nhất từ 5/2016-12/2017 vì đợt cấp.
Tiêu chuẩn chọn:
• Khó thở cấp:
• Nhịp thở lớn hơn 20 lần hoặc nhỏ hơn 10 lần/phút.
• Có kiểu thở bất thường: nhanh nông, không đều…
• Co kéo cơ hô hấp phụ.
• Tím tái, vã mồ hôi, rối loạn tri giác, SpO2< 90%
• Triệu chứng đợt cấp theo Anthonisen
• Khó thở tăng, tăng lượng đàm, đàm mủ
• Có 1 trong 3 triệu chứng trên kèm 1 trong các dấu hiệu sau:
• Nhiễm khuẩn đường hô hấp trong vòng 5 ngày trước
• Sốt không do nguyên nhân khác
• Tăng ho hay khò khè
• Tăng nhịp tim hay tăng thở 20% so với bình thường
Chia thành 3 nhóm:
• Nhóm 1: Suy tim cấp/ COPD
• Nhóm 2: Đợt cấp COPD có bệnh tim mạch đồng mắc đi kèm.
• Nhóm 3: Đợt cấp COPD chưa ghi nhận bệnh tim mạch đồng mắc.
Tiêu chuẩn loại:
§ Bệnh nhân không đồng ý tham gia nghiên cứu.
Phương pháp nghiên cứu:
Cắt ngang mô tả, chọn mẫu thuận tiện. Các dữ liệu được thu thập theo bệnh án mẫu: tuổi, giới, tiền căn, ho về đêm, khó thở nằm, phù ngoại biên, tĩnh mạch cổ nổi, ran ẩm, rung nhĩ, tăng tuần hoàn phổi, bóng tim to, áp lực động mạch phổi thì tâm thu, phân suất tống máu thất trái, NT-proBNP, Troponin T-hs.
Xử lý số liệu:
Sử dụng phần mềm thống kê SPSS 20.0 mức khác biệt có ý nghĩa với p<0,05.
II. KẾT QUẢ
Từ tháng 5/2016 – 12/2017 có 189 bệnh nhân COPD nhập viện vì đợt cấp thỏa tiêu chuẩn chọn bệnh
2.1. Đặc điểm chung của đối tượng nghiên cứu
Bảng 3.1. Đặc điểm chung của đối tượng nghiên cứu
|
Đặc điểm |
Chung N = 189 (%) (TB ± ĐLC) |
Nhóm 1 N = 58 (%) (TB ± ĐLC) |
Nhóm 2 N = 37 (%) (TB ± ĐLC) |
Nhóm 3 n = 94 (%) (TB ± ĐLC) |
P |
|
Tuổi (năm) |
75,6 ± 10,1 |
79,7 ± 9,3 |
77,6 ± 7,2 |
72,2 ± 10,4 |
<0,001# |
|
Giới |
|
|
|
|
|
|
Nam |
174 (92,1) |
52 (29,9) |
36 (20,7) |
86 (49,4) |
0,389* |
|
Nữ |
15 (7,9) |
6 (10,3) |
1 (2,7) |
8 (8,5) |
|
|
Tiền căn tim mạch |
88 (46,6) |
53 (60,2) |
35 (39,8) |
0 (0) |
0,000* |
|
Thiếu máu cơ tim |
62 (32,7) |
37 (59,7) |
25 (40,3) |
0 (0) |
<0,0001* |
|
Tăng huyết áp |
70 (37) |
46 (65,7) |
24 (34,3) |
0 (0) |
<0,0001* |
|
Rung nhĩ |
11 (5,8) |
10 (90,9) |
1 (9,1) |
0 (0) |
< 0,0001* |
|
Suy tim |
58 (30,7) |
38 (65,5) |
20 (54,5) |
0 (0) |
< 0,0001* |
|
Suy tim NYHA I |
38 (65,5) |
32 (84,2) |
6 (15,8) |
0 (0) |
< 0,0001* |
|
Suy tim NYHA II |
14 (24,2) |
13 (92,9) |
1 (6,1) |
0 (0) |
< 0,0001* |
|
Suy tim NYHA III |
6 (10,3) |
6 (100) |
0 (0) |
0 (0) |
< 0,0001* |
* Phép kiểm chi bình phương, #T-test
Nhận xét: Tuổi trung bình 75 tuổi, độ tuổi của bệnh nhân cao hơn ở nhóm COPD có kèm bệnh tim mạch. Nam nhiều hơn nữ. 46,6% có tiền căn tim mạch, suy tim mạn chiếm 30,7%.
2.2. Các đặc điểm lâm sàng và cận lâm sàng:
Bảng 3.2: Đặc điểm lâm sàng
|
Đặc điểm |
Chung N = 189 (%) (TB ± ĐLC) |
Nhóm 1 N = 58 (%) (TB ± ĐLC) |
Nhóm 2 N = 37 (%) (TB ± ĐLC) |
Nhóm 3 n = 94 (%) (TB ± ĐLC) |
P |
|
Mạch (lần/phút) |
92,6 ± 14,9 |
92,3 ± 16 |
94,6 ± 15,4 |
92,5 ± 14,2 |
>0,05# |
|
Nhiệt độ (oC) |
37,4 ± 1,4 |
37,2 ± 1,2 |
37,5 ± 1,3 |
37,8 ± 1,9 |
>0,05# |
|
Huyết áp tâm thu (mmHg) |
142,3 ± 37,5 |
143,7 ± 32,6 |
141,8 ± 29,9 |
141,4 ± 25,6 |
>0,05# |
|
Huyết áp tâm trương (mmHg) |
80,7 ± 17,7 |
82,3 ± 17,9 |
80,1 ± 16,6 |
80,3 ± 13,6 |
>0,05# |
|
Khó thở cấp |
154 (81,5) |
52 (33,8) |
33 (21,4) |
69 (44,8) |
0,018* |
|
Khó thở khi nằm |
33 (17,5) |
28 (84,8) |
3 (9,1) |
2 (6,1) |
<0,001* |
|
Tăng lượng đàm |
62 (32,8) |
14 (22,6) |
1 (1,6) |
47 (75,8) |
<0,001* |
|
Đàm đổi màu sắc |
44 (23,3) |
14 (31,8) |
5 (11,4) |
25 (56,8) |
0,003* |
|
Ho |
114 (60,3) |
38 (33,3) |
16 (14) |
60 (52,6) |
0,059* |
|
Nặng/đau ngực |
54 (28,6) |
26 (41,1) |
8 (14,8) |
20 (37) |
0,004* |
|
Phù ngoại biên |
31 (16,4) |
25 (80,6) |
3 (9,7) |
3 (9,7) |
0,001* |
|
Tĩnh mạch cổ nổi |
15 (7,9) |
15 (100) |
0 (0) |
0 (0) |
0,003* |
|
Ran ẩm |
39 (20,6) |
34 (87,2) |
3 (7,7) |
2 (5,1) |
0,005* |
# Phép kiểm T-test, * Phép kiểm chi bình phương
Nhận xét: Các triệu chứng chính ở nhóm đợt cấp COPD đơn thuần (nhóm 3): khó thở cấp 69 ca (44,8%), tăng lượng đàm 47 ca (75,8%), đàm đổi màu 25 ca (56,8%). Nhóm suy tim cấp: ran ẩm 34 ca (87,2%) và khó thở khi nằm 28 ca (84,8%). Triệu chứng khó thở cấp, đau ngực/nặng ngực có tần suất tương đương ở nhóm suy tim cấp/COPD và đợt cấp COPD đơn thuần, lần lượt 44,8% và 33,8%; 37% và 41,1%.
Bảng 3.3: Đặc điểm cận lâm sàng
|
Đặc điểm |
Chung N = 189 (%) (TB ± ĐLC) |
Nhóm 1 N = 58 (%) (TB ± ĐLC) |
Nhóm 2 N = 37 (%) (TB ± ĐLC) |
Nhóm 3 n = 94 (%) (TB ± ĐLC) |
P |
|
ECG |
|||||
|
Rung nhĩ |
34 (18) |
21 (61,8) |
12 (35,9) |
1 (2,3) |
0,000* |
|
ST chênh lên |
33 (17,5) |
26 (78,8) |
7 (21,2) |
0 (0) |
0,000* |
|
Xquang tim phổi thẳng |
|||||
|
Tăng tuần hoàn phổi |
25 (13,2) |
24 (96) |
0 (0) |
1 (4) |
0,003* |
|
Bóng tim to |
11 (5,8) |
7 (63,6) |
4 (36,4) |
0 (0) |
0,003* |
|
Siêu âm tim |
|||||
|
Phân suất tống máu (%) |
66,9 ± 9,2 |
63,2 ±13,2 |
69,2 ± 6,2 |
68,3 ± 6,2 |
0,001# |
|
PAPs (mmHg) |
27,6 ± 8,4 |
32,0 ± 12,7 |
25,9 ± 3,1 |
25,5 ± 3,6 |
0,003# |
|
EGFR (ml/phút) |
67,6 ±17,5 |
58,9±18 |
63,6 ±20,7 |
73,4 ±13 |
0,000 |
|
Chỉ số sinh học của tim |
|||||
|
TnT-hs (pg/ml) |
41,7 ± 80,8 |
72,36 ± 126,5 |
25,9 ± 3,2 |
25,5 ± 36 |
0,002# |
|
NT proBNP (pg/ml) |
1011,4 ± 2115 |
2802,5 ± 3117 |
531 ± 606,3 |
95,3 ± 82,7 |
0,000# |
# Phép kiểm T-test, * Phép kiểm chi bình phương
Nhận xét: Giá trị NT-proBNP cao nhất ở nhóm suy tim cấp/COPD với 2802,5 pg/ml, so với nhóm đợt cấp COPD có hay không có bệnh tim mạch đồng mắc lần lượt 531 pg/ml và 95,3 pg/ml, khác biệt có ý nghĩa thống kê với p < 0,05. Tăng men tim Troponin T hs, tăng tuần hoàn phổi và bóng tim to, rung nhĩ tập trung vào nhóm suy tim cấp/COPD. Phân suất tống máu trung bình; tăng áp động mạch phổi cũng khác nhau có ý nghĩa giữa các nhóm với p<0,05.
2.3. Phân bố giá trị trung bình của NT ProBNP theo yếu tố ảnh hưởng
Bảng 3.4 Các yếu tố ảnh hưởng đến NT ProBNP
|
Các yếu tố |
NT ProBNP (pg/ml) (TB ± ĐLC) |
P |
|
|
Tiền sử tăng huyết áp |
Có, n= 70 |
2053,4 ± 2778.4 |
0,000 |
|
Không, n= 119 |
398,5 ± 1261,6 |
||
|
Tiền sử bệnh mạch vành |
Có, n= 62 |
1776,5 ± 2359,8 |
0,000 |
|
Không, n= 127 |
637,9 ± 1884,5 |
||
|
Tiến sử suy tim |
Có, n= 58 |
2396,7 ± 3157,4 |
0,000 |
|
Không, n= 131 |
398,1 ± 929,7 |
||
|
Tiền sử rung nhĩ |
Có, n= 11 |
3631,3 ± 2784 |
0,000 |
|
Không, n= 178 |
846,5 ± 1965,0 |
||
|
Tăng áp lực ĐMP |
Có, n= 34 |
1749,5 ± 2602,7 |
0,025 |
|
Không, n= 155 |
854,3 ± 1971 |
||
|
Suy thận |
Có, n= 10 |
1055 ± 1244,6 |
0,916 |
|
Không, n= 179 |
1009 ± 2155,7 |
||
Nhận xét: Bệnh nhân COPD kèm các bệnh tim mạch đồng mắc có sự gia tăng NT ProBNP.
2.4. Giá trị cắt NT-proBNP
Bảng 3.5 Giá trị điểm cắt phân biệt bệnh nhân khó thở do suy tim cấp ở các nhóm bệnh nhân COPD
|
Nhóm bệnh nhân |
NT-proBNP (pg/ml) |
Độ nhạy (%) |
Độ đặc hiệu (%) |
PPV (%) |
NPV (%) |
AUC |
Độ chính xác |
|
Chung (n=189) |
300 |
96,0 |
81,2 |
66,8 |
98,5 |
0,94 |
88,6 |
|
Chung (n=189) |
400 |
94,6 |
95,1 |
76,8 |
97,5 |
0,94 |
94,9 |
|
Khó thở cấp (n=154) |
573 |
88,2 |
92,2 |
84,9 |
94 |
0,95 |
90,2 |
|
Tuổi <75 (n=89) |
412 |
91,9 |
94,3 |
80 |
97 |
0,95 |
91,6 |
|
Tuổi >75 (n=100) |
814 |
90,9 |
95,2 |
85 |
98,5 |
0,96 |
90,2 |
|
Nhóm bệnh nhân có tiền căn tim mạch |
750 |
100 |
78,6 |
93,6 |
100 |
0,91 |
89,3 |
AUC: diện tích dưới đường cong; PPV: giá trị tiên đoán dương, NPV: giá trị tiên đoán âm
Nhận xét: Điểm cắt của NT proBNP chung để loại trừ suy tim cấp trên nhóm bệnh nhân đợt cấp COPD là 300 pg/mL với độ nhạy 96%; giá trị tiên đoán âm 98,5%. Điểm cắt để chẩn đoán suy tim cấp/ đợt cấp COPD là 400pg/ml với, độ nhạy 94,6%, độ đặc hiệu 95,1%, NPV 97,5%, AUC 0,94 và độ chính xác 94,9%. Điểm cắt phân biệt bệnh nhân khó thở cấp do suy tim cấp/ COPD kèm bệnh tim mạch đồng mắc là 750 pg/ml với độ nhạy là 100% và độ đặc hiệu là 78,6%; giá trị tiên đoán dương 93,4%, tiên đoán âm là 100%; AUC 0.91.
Hình 3.1 Diện tích dưới đường cong (ROC) của giá trị cắt NT proBNP ở bệnh nhân COPD
2.5.Các yếu tố ảnh hưởng đến NT-proBNP
Bảng 3.6. Các yếu tố ảnh hưởng đến NT-proBNP trên nhóm bệnh nhân COPD
|
YẾU TỐ |
Giá trị |
|
|
R |
P |
|
|
Tuổi (năm) |
0,27 |
0,000 |
|
PaPs (mmHg) |
0,3 |
0,003 |
|
Troponin T-hs (pg/ml) |
0,34 |
0,000 |
|
EF (%) |
-0,19 |
0,008 |
|
Độ lọc cầu thận EGFR (ml/phút) |
-0,18 |
0,013 |
Nhận xét: Phân suất tống máu thất trái, độ lọc cầu thận có tương quan nghịch ở mức độ yếu với nồng độ NT-proBNP lần lượt r = - 0,19; -0,18. Áp lực động mạch phổi, tuổi, troponin T-hs có tương quan thuận mức độ yếu với NT-proBNP, r lần lượt là 0,3; 0,27; 0,34; p<0,001.
III. BÀN LUẬN
3.1. Đặc điểm chung:
Tuổi trung bình trong nghiên cứu 75 tuổi, với 100 ca (52,9%) hơn 75 tuổi, cao hơn nghiên cứu ICON là 68,3 tuổi. Điều này do nghiên cứu của chúng tôi thực hiện tại bệnh viện Thống Nhất, nơi tiếp nhận điều trị chủ yếu là người cao tuổi, đồng thời dân số nghiên cứu là đối tượng bệnh nhân COPD. Về tỷ lệ về giới, nam chiếm 92,1% nhiều hơn 10 lần so với nữ; cao hơn nhiều so với nghiên cứu PRIDE, tỷ lệ nam nữ là 51% và 49%.
Tác giả Krauser và cộng sự (2006) nghiên cứu trên các đối tượng khỏe mạnh có chức năng thất trái bình thường và không kèm theo tình trạng nào khác gây biến đổi nồng độ BNP hoặc NT-proBNP, đã thấy rằng yếu tố chỉ điểm mạnh nhất cho sự tăng cao nồng độ peptide natri lợi niệu là tuổi cao và giới tính nữ, trong đó yếu tố "giới nữ" kém quan trọng hơn yếu tố "cao tuổi" [18]. Tuy nhiên khi tiến hành xét nghiệm BNP hoặc NT-proBNP trên các nhóm dân số lớn hơn thì ảnh hưởng của yếu tố giới tính (được cho là do hoạt động của hormon androgen lại trở nên quan trọng không kém. Một nghiên cứu khác với độ tuổi trung bình của dân số là 83 tuổi đã khẳng định rằng tuổi tác (thường kèm theo các tình trạng cao huyết áp và rối loạn chức năng tâm trương thất trái) là yếu tố độc lập ảnh hưởng lên nồng độ BNP.
Về tiền căn, nhóm COPD có kèm bệnh tim mạch đồng mắc như tăng huyết áp 70 ca (37%), thiếu máu cơ tim 62 ca (32,7%); 58 ca (30,7%) bệnh nhân có suy tim mạn, tương tự nghiên cứu PRIDE là 35%. Trong nghiên cứu PRIDE, trong 215 bệnh nhân COPD có 163 bệnh nhân (75,8%) ở nhóm không có suy tim cấp và 52 (24,2%) bệnh nhân COPD nhập viện vì suy tim cấp. Trong 189 bệnh nhân COPD, 58 bệnh nhân (30,7%) suy tim cấp và 131 bệnh nhân (69,3%) nhập viên không trong bệnh cảnh suy tim cấp. [13][14]
Đặc điểm lâm sàng và cận lâm sàng
Ở nhóm đợt cấp COPD đơn thuần không kèm bệnh đồng mắc: khó thở cấp 69 ca (44,8%); 47 ca tăng lượng đàm (75,8%), ho có 60 ca (52,6%), là triệu chứng thường gặp nhất. Ở nhóm COPD nhập viện do suy tim cấp/COPD, khó thở cấp cũng chiếm tỉ lệ khá cao 52 ca (33,8%), khó thở khi nằm đầu thấp chiếm 28 ca (84,8%); ran ẩm 34 ca (chiếm 87,2%), phù ngoại biên chiếm 31,6% cao hơn so với nhóm đợt cấp COPD không suy tim tim cấp, sự khác biệt có ý nghĩa thống kê với p<0,001.
Đau ngực hay cảm giác nặng ngực là triệu chứng than phiền thường gặp ở người cao tuổi có bệnh tim hay bệnh phổi mạn, nhưng không đặc hiệu. Chúng tôi ghi nhận tần suất đau ngực/nặng ngực phân bố đều ở các nhóm bệnh nhân suy tim cấp dù có hội chứng mạch vành cấp hay không, đợt cấp COPD có hay không có kèm bệnh tim mạch đồng mắc (Bảng 3.2), với tỉ lệ tương đương ở nhóm suy tim cấp và nhóm đợt cấp COPD đơn thuần, lần lượt 41,1% và 37%.
Khó thở ở bệnh nhân COPD là triệu chứng thường gặp. Trong bệnh cảnh đợt cấp, khó thở tăng là một trong 3 dấu hiệu chính của tam chứng Anthonisen. Nếu do nguyên nhân chính là viêm nhiễm cấp tính ở đường hô hấp, bệnh nhân thường có giai đoạn khởi phát kèm một số dấu hiệu như sốt, khạc đàm. Tuy nhiên ở bệnh nhân có các bệnh tim mạch đồng mắc, khó thở cấp tính, đột ngột mà không có các dấu hiệu viêm nhiễm ở đường hô hấp, cần phải lưu ý các nguyên nhân suy tim cấp trong hội chứng mạch vành cấp, đợt mất bù cấp của suy tim mạn, cơn tăng huyết áp, tâm phế cấp….Triệu chứng khó thở cấp có tần suất tương đương ở nhóm suy tim cấp/COPD và đợt cấp COPD đơn thuần, lần lượt 44,8% và 33,8%; [3][4][12]
Triệu chứng khó thở khi nằm có 33 ca (17,5%) chủ yếu ở nhóm có suy tim cấp 28 ca (84,8%), Phù ở bệnh nhân COPD có thể do nhiều nguyên nhân. Chúng tôi ghi nhận có 31 ca (16,4%) phù ngoại biên, tập trung chủ yếu ở nhóm có suy tim cấp 25 ca (80,6%), không ghi nhận phù do suy dinh dưỡng.
Chúng tôi ghi nhận có 33 ca/189 ca (17,5%) có biến đổi ECG với ST chênh lên có ý nghĩa, chủ yếu gặp trong nhóm suy tim cấp 26 ca/33 ca chiếm 78,8% số ca suy tim cấp/nhồi máu cơ tim cấp.
XQ ngực thẳng có bóng tim to 11 ca (5,8%), tăng tuần hoàn phổi 25 ca (13,2%) chủ yếu gặp ở nhóm do nguyên nhân do tim mạch lần lượt với 63,6% và 96%. Kết quả này thấp hơn nghiên cứu ICON 24% bóng tim to và 31% tăng tuần hoàn phổi. Điều này có thể do dân số chọn mẫu cũng như số bệnh nhân suy tim cấp trong nghiên cứu của chúng tôi thấp hơn, 30,7% so với 57,3%
Phân suất tống máu thay đổi khác nhau giữa các nhóm bệnh nhân, có ý nghĩa thống kê lần lượt ở nhóm suy tim cấp 63,2%; nhóm COPD có kèm bệnh tim mạch 69,3%; không kèm bệnh tim mạch 68,3%. Theo y văn, bệnh nhân COPD thường suy giảm chức năng tâm trương, không ảnh hưởng đến phân suất tống máu.
Áp lực động mạch phổi trung bình 27,6 mmHg, tăng nhẹ ở hai nhóm COPD có hay không kèm theo bệnh tim mạch đồng mắc (25,9 mmHg và 25,5 mmHg), nhưng tăng cao (32 mmHg) ở nhóm bệnh nhân COPD bị suy tim cấp.
Rung nhĩ là rối loạn nhịp thường gặp ở bệnh nhân COPD, trong đợt cấp chúng tôi ghi nhận có 34 ca (18%) bệnh nhân rung nhĩ so với tiền căn chỉ có 11 ca (5,8%) rung nhĩ. Rung nhĩ trong đợt cấp tập trung ở nhóm suy tim cấp và nhóm đợt cấp COPD kèm bệnh tim mạch đồng mắc. Theo y văn, tần suất rung nhĩ chiếm 60-84%, đặc biệt trong đợt kịch phát. Nguyên nhân có thể do tình trạng thiếu oxy, rối loạn toan kiềm hay điện giải, do dùng các thuốc kích thích beta 2….[7][10].
Mức lọc cầu thận trung bình 67,6 ml/phút. Ở nhóm suy tim cấp mức lọc này thấp hơn hai nhóm còn lại (58,9 ml/phút so với 63,6 và 73,4 ml/phút). So với các nghiên cứu khác, mức lọc cầu thận trung bình trong nghiên cứu của chúng tôi cao hơn có lẽ do chỉ có 10 ca/189 ca có suy thận.
Giá trị NT ProBNP ghi nhận chung trung bình là 1011 pg/ml; 2802 pg/ml ở nhóm suy tim cấp, nhóm đợt cấp COPD kèm bệnh tim mạch 531 pg/ml, nhóm COPD không kèm bệnh tim mạch 95 pg/ml. Giá trị trung bình của NT ProBNP thay đổi tùy theo nghiên cứu, dân số mục tiêu và cỡ mẫu. Tuy nhiên tất cả các nghiên cứu đều ghi nhận NT proBNP tăng cao ở nhóm có tiền sử suy tim mạn hay bệnh tim mạch khác, thấp hơn ở nhóm chỉ có bệnh phổi đơn thuần.
3.2.Giá trị cắt NT-proBNP
3.2.1. Giá trị cắt NT-prBNP giữa các nghiên cứu
Khi so sánh với các nghiên cứu khác về điểm cắt chung để phân biệt khó thở do phổi và do tim cũng như phân điểm cắt theo nhóm tuổi, chúng tôi nhận thấy chưa có nghiên cứu riêng cho bệnh nhân COPD hoặc cỡ mẫu bệnh nhân COPD nhỏ, không phân bố đồng đều theo các loại bệnh lý.
- Về giá trị điểm cắt chung, chúng tôi chọn điểm cắt để loại trừ suy tim cấp là 300pg/ml với độ nhạy 96%, độ đặc hiệu 81,2% giá trị tiên đoán âm 98,2%; độ chính xác 88,6%. Trong khi điểm cắt để loại trừ theo nghiên cứu PRIDE là 300 pg/ml với độ nhạy 99%, độ đặc hiệu 68%, giá trị tiên đoán âm 99%, độ chính xác 83%. Mặc dù độ nhạy của điểm cắt chung thấp hơn (96% so với 99%) nhưng độ chính xác cao hơn (88,9% so với 83%). Kết quả cũng tương đồng với nghiên cứu ICON, điểm cắt 300pg/ml giúp loại từ 98% suy tim cấp. Mặt khác, dân số nghiên cứu của chúng tôi chủ yếu là nam giới chiếm 92,1% (gấp 10 lần nữ). Theo tác giả Krauser và cộng sự đã thấy rằng yếu tố chỉ điểm mạnh nhất cho sự tăng cao nồng độ peptide natri lợi niệu là tuổi cao và giới tính nữ, yếu tố "giới nữ" không kém phần quan trọng so với yếu tố "cao tuổi" [13][14].
Khi so sánh với PRIDE về điểm cắt chung để chẩn đoán suy tim cấp, chúng tôi xác định giá trị 400 pg/ml (so với 900 pg/ml) với độ nhạy 94,6% (90%); độ đặc hiệu 95,1% (85%), giá trị tiên đoán dương 76,8% (76%), giá trị tiên đoán âm 97,5% (94%), độ chính xác 94,9% (87%). Điều này có thể do phân bố dân số nghiên cứu trong PRIDE: COPD chỉ chiếm 36%, tỷ lệ nam nữ là 51% và 49%, suy tim mạn 209 ca (35%), suy tim NYHA IV chủ yếu 112 ca (chiếm 53,6%), nên giá trị NT ProBNP trên bệnh nhân COPD cũng bị ảnh hưởng theo. Tác giả Nguyễn Thị Phương Dung nghiên cứu ở dân số suy tim mạn nhập viện vì khó thở ghi nhận điểm cắt 820 pg/ml với độ nhạy 92%, độ đặc hiệu 98%. Trên bệnh nhân COPD cao tuổi, nhiều bệnh tim mạch đồng mắc, với điểm cắt 400 pg/ml, chúng tôi nghĩ sẽ có giá trị trong tiếp cận chẩn đoán ban đầu, tăng mức cảnh báo, tránh bỏ sót tình trạng suy tim cấp tại cấp cứu. [1][14]
- Về giá trị điểm cắt theo tuổi: vì nghiên cứu được thực hiện 100% ở bệnh nhân trên 50 tuổi (100 ca tuổi lớn hơn 75) nên chúng tôi chỉ phân tích theo hai nhóm trên và dưới 75 tuổi.
Với dân số COPD < 75 tuổi, nghiên cứu của chúng tôi ghi nhận điểm cắt 412 thấp hơn so với ICON 900 nhưng có độ nhạy 91,9% và độ đặc hiệu 94,7%; so với 90% và 82%; có ý nghĩa hơn so với nghiên cứu ICON.[13]. Tác giả Tung và Krauser (2006) khi hồi cứu trên 599 bệnh nhân khó thở cấp với 216 bệnh nhân có tiền sử COPD hoặc hen phế quản, 55 ca suy tim cấp (25%) cho điểm cắt 450 pg/ml ở nhóm dưới 50 tuổi và 900 pg/ml nhóm trên 50 tuổi với độ nhạy 87% và đặc hiệu 84% .[18]
Tương tự ở nhóm COPD > 75 tuổi, chúng tôi cũng nhận thấy giá trị NT-proBNP là 814 pg/ml thấp hơn so với ICON là 1800 pg/ml, nhưng có độ nhạy 90,9%; độ đặc hiệu 95,2%; so với 85% và 73%. Nghiên cứu PRIDE cho điểm cắt ở tuổi trên 50 là 900 pg/ml với độ nhạy 91% và độ đặc hiệu 80%, thấp hơn so với nghiên cứu của chúng tôi. [13][14]
Sự khác biệt về điểm cắt nói trên có thể do nghiên cứu ICON có 57,3% ca và PRIDE có 35% ca suy tim cấp nhiều hơn và tỷ lệ suy tim mạn trong nghiên cứu PRIDE và ICON cao hơn nghiên cứu của chúng tôi.
3.3. Các yếu tố ảnh hưởng đến NT-proBNP:
Bảng 3.4 cho thấy bệnh nhân có nồng độ NT ProBNP trung bình tăng có ý nghĩa với tiền sử tăng huyết áp (2053,4 pg/ml), bệnh mạch vành (1776,5 pg/ml), suy tim (2396,7 pg/ml); rung nhĩ (3631,3 pg/ml), tăng áp lực động mạch phổi (1749,5 pg/ml), suy chức năng thận (1055 pg/ml). Chúng tôi ghi nhận tuổi (r=0,27), áp lực động mạch phổi (r=0,3) và nồng độ troponin T hs (r=0,3) có tương quan thuận yếu với NT ProBNP; phân suất tống máu thất trái (r=-0,19), mức lọc cầu thận (r=-0,18) có tương quan nghịch ở mức độ yếu với nồng độ NT-proBNP (bảng 3.6).
Theo y văn, tuổi có tương quan thuận với NT-proBNP, điều này có thể do tăng khối lượng cơ tim. Ray P và cộng sự (2004) khi nghiên cứu các bệnh nhân cao tuổi có bệnh nền hô hấp nhập cấp cứu vì khó thở cấp, nhận thấy có sự tương quan có ý nghĩa giữa nồng độ NT proBNP và tuổi trên 65.[17]
NT proBNP được phóng thích do căng thành tâm thất và tăng áp lực buồng thất, cũng như được phóng thích từ tâm nhĩ. Các bệnh nhân rung nhĩ đơn độc có hiện tượng phì đại, xơ hóa, và viêm. Các thay đổi này có thể gây phóng thích peptid lợi niệu từ tế bào cơ thất. NT proBNP tăng ở nhóm rung nhĩ mạn và có khuynh hướng giảm trong vòng 24 giờ sau khi rung nhĩ được chuyển nhịp thành công.[7]
Tăng huyết áp thường kèm theo thay đổi cấu trúc thất trái. NT pro BNP tương quan thuận với kích thước, thể tích và khối cơ thất trái và tương quan nghịch với chức năng tâm thu thất trái (LVEF). LVEF càng thấp NT ProBNP càng tăng cao. Trong nghiên cứu của chúng tôi, phân suất tống máu thất trái có tương quan nghịch ở mức độ yếu với nồng độ NT-proBNP vơi r = - 0,19 tương tự với nghiên cứu ICON với r = - 0,289.
NT ProBNP tăng hơn ở nhóm rối loạn chức năng tâm trương (189,5 pg/ml so với 51,9 pg/ml). Bệnh nhân có chức năng tâm thu thất trái bảo tồn, mức tăng NT proBNP > 600 pg/ml là yếu tố tiên đoán chặt chẽ rối loạn chức năng tâm trương nặng. Giá trị nhỏ hơn 140 pg/ml loại trừ khả năng rối loạn chức năng tâm trương rất cao (NPV >90%). [11]
Yếu tố cuối cùng ảnh hưởng đến nồng độ các peptide natri lợi niệu là tình trạng suy tim trước đó của người bệnh. Nồng độ BNP và NT-proBNP ở các bệnh nhân bị đợt cấp trên nền suy tim mạn cao hơn hẳn ở các bệnh nhân suy tim mạn ổn định. Trong nghiên cứu của chúng tôi, suy tim mạn có 58 ca (30,7%) chủ yếu NYHA I 38 ca (65,5%), NYHA II 14 ca (24,2%). Tuy nhiên, giá trị NT proBNP tăng rất cao 2396,7 ± 3157,4 pg/ml, khác biệt rất có ý nghĩa với p<0,0001 (bảng 3.4)
Bệnh động mạch vành mạn có liên quan đến việc tăng nồng độ NT proBNP. Ở các bệnh nhân có hẹp ĐMV > 50% có trị số NT proBNP cao hơn nhóm không tổn thương (474,5 pg/ml so với 117 pg/ml). Đồng thời giá trị này cũng gia tăng theo số nhánh mạch vành bị tổn thương. Khi thiếu máu nuôi, cơ tim gây tăng sức căng thành cơ tim và phóng thích các peptide lợi niệu. Thiếu máu cơ tim, giảm oxy tế bào cơ tim, tăng tần số tim, cytokine tiền viêm, nội tiết tố thần kinh gây co mạch, chống bài niệu, phì đại và tăng sinh tế bào đều gây ra kích thích tăng tiết NT proBNP. Ở những bệnh nhân đau thắt ngực/ hội chứng mạch vành cấp, trong 3 giờ đầu, NT proBNP trong giới hạn bình thường, sau đó tăng cao và đạt đỉnh sau 24 giờ và là yếu tố tiên lượng tử vong trong hội chứng mạch vành cấp.[9]. Chúng tôi ghi nhận nồng độ Troponin Ths tương quan thuận yếu với NT-proBNP với r = 0,3.
Tăng áp lực động mạch phổi thường tác động làm căng thành thất phải gây rối loạn chức năng tâm thu thất phải. Blyth K.G (2007) ghi nhận NT proBNP tăng cao ở bệnh nhân có tăng áp suất tâm thu ở đỉnh thất phải (RVSP) với giá trị 4127 pg/ml so với 354 pg/ml; p<0,005. Áp lực động mạch phổi có tương quan thuận mức độ yếu với NT-proBNP với r = 0,3; p<0,001 thấp hơn nghiên cứu của tác giả Mukerri với r = 0.53 có thể do cỡ mẫu lớn hơn. [6][16]
IV. KẾT LUẬN
- Tuổi trung bình 75 tuổi, nam nhiều gấp 10 lần nữ. Khó thở cấp là triệu chứng chính nhập viện chiếm 81,5%. Tăng lượng đàm và đàm đổi màu là triệu chứng thường gặp ở nhóm COPD không có bệnh tim mạch đồng mắc.
- Giá trị của NT-proBNP trên bệnh nhân COPD nhập Cấp cứu: Nhóm suy tim cấp 2082 pg/ml, nhóm COPD có bệnh tim mạch đồng mắc 531 pg/ml, nhóm COPD không có bệnh tim mạch đồng mắc 95 pg/ml.
- Giá trị điểm cắt chung của NT-proBNP để loại trừ suy tim cấp/đợt cấp COPD: 300 pg/ml với độ nhạy 96%, độ đặc hiệu 81,2% giá trị tiên đoán âm 98,2%; độ chính xác 88,9%.
- Giá trị điểm cắt chung của NT-proBNP để chẩn đoán suy tim cấp/đợt cấp COPD: 400 pg/ml, độ nhạy 94,6%, độ đặc hiệu 95,1%, NPV 97,5%, AUC 94% và độ chính xác 94,9%; p<0,001.
- Ở bệnh nhân <75 tuổi là 412 pg/ml (độ nhạy 91,9%; độ đặc hiệu 94,3%; PPV 80%, NPV 97%, độ chính xác 91,6%, AUC 0,95; p<0,001) và ≥ 75 tuổi: 814 pg/ml (độ nhạy 90,9%; độ đặc hiệu 95,2%; PPV 85%, NPV 98,5%, độ chính xác 90,2%, AUC 0,96, p<0,001).
- Giá trị cắt của NT-proBNP phân biệt đợt cấp COPD/ bệnh tim mạch và suy tim cấp/ COPD là 750 pg/ml (độ nhạy 100%; độ đặc hiệu 95,5%; PPV 96,2%, NPV 100%, độ chính xác 99,2%)
- Tuổi (r=0,27), áp lực động mạch phổi (r=0,3) và nồng độ troponin T hs (r=0,3) có tương quan thuận yếu với NT ProBNP; phân suất tống máu thất trái (r=-0,19), mức lọc cầu thận (r=-0,18) có tương quan nghịch ở mức độ yếu với nồng độ NT-proBNP.
Lê Bảo Huy, Vũ Đình Chánh*
TÀI LIỆU THAM KHẢO
1. Đặng Vạn Phước, Nguyễn Thị Thu Dung (2009), “Mối tương quan giữa NT-proBNP với các giai đoạn trong quá trình tiến triển của suy tim theo Hiệp hội Tim Hoa Kỳ”, Tạp chí thời sự tim mạch học thành phố Hồ Chí Minh, số 11/2009, Tr. 25-30.
2. Đỗ Thị Tường Oanh (2017). “COPD và các bệnh đồng mắc”. Chuyên đề hô hấp thực hành. Thời sự y học, số 10/2017, tr. 27-35.
3. Lê Thị Thu Hương, Châu Ngọc Hoa (2010). Một số vấn đề trong chẩn đoán và điều trị bệnh phổi tắc nghẽn mạn tính kết hợp suy tim. Tạp chí thời sự tim mạch học thành phố Hồ Chí Minh, tháng 4/2010.
4. Đỗ Quang Huân (2010). Sử dụng Peptides lợi niệu Natri (Bnp và Probnp) trong chẩn đoán suy tim. Tạp chí thời sự tim mạch học thành phố Hồ Chí Minh, tháng 5/2010.
5. Arroliga et al (2015). Arrhytmia in COPD. Uptodate 2015
6. Blyth KG et al (2007), “NT proBNP can be used to detect right ventricular systolic dysfunction in pulmonary hypertension”, European Respiratory Journal · April 2007
7. Ellinor PT et al (2005), “Discordant atrial natriuretic peptide and brain natriuretic peptid levels in alone atrial fibrillation”, J Am Coll Cardiol, 45, pp 82-86.
8. ESC Guidelines for the diagnosis and treatment of Acute and Chronic Heart Failure 2008 of the European Society of Cardiology. European Journal of Heart Failure 2008; 933-989
9. Estrada N. et al (2006), “NT ProBNP predicts complexity and severity of theo coronary lesions in patients with NSTE-ACS”. Am Heart J, 151 (5), 1-7.
10. Falkja et al (2008). Cardiovascular disease in COPD. Pro Am Thorac Soc; vol 5; p: 543-548
11. Gan CT et al (2006), NT proBNP reflects right ventricular structure and function in pulmonary hypertension. Eur Respir J. 2006 Dec;28(6):1190-4. Epub 2006 Sep 13
12. GOLD 2017.
13. James L. Januzzi, Roland van Kimmenade et al (2006), “NT-proBNP testing for diagnosis and short-term prognosis in acute destabilized heart failure: an international pooled analysis of 1256 patients The International Collaborative of NT-proBNP Study (ICON)”. European Heart Journal, pp: 330–337.
14. Januzzi JL Jr, Camargo CA, Anwaruddin S, Baggish AL, Chen AA, Krauser DG, Tung R, Cameron R, Nagurney JT, Chae CU, Lloyd-Jones DM, Brown DF,Foran-Melanson S, Sluss PM, Lee-Lewandrowski E, (2005), “The N-terminal Pro-BNP investigation of dyspnea in the emergency department (PRIDE) study”, Am J Cardiol, pp: 948-954.
15. Marta de Antonio, Josep Lupon, et al (2012), “Combined use of high-sensitivity cardiac troponin T and N-terminal pro-B type natriuretic peptide improves measurements of performance over established mortality risk factors in chronic heart failure”, American Heart Journal 2, 163(5), pp: 821–828.
16. Mukerjee (2003),“Significance of plasma N-terminal pro-brain natriuretic peptide in patients with systemic sclerosis-related pulmonary arterial hypertension”, Respir med, 97(11), pp: 1230-6.
17. Ray P, Arthaud M et al (2004), “Usefulness of B-type natriuretic peptide in elderly patients with dysnea”, Intensive Care Med 2004. Dec;30(12):2230-6. Epub 2004 Oct 22.
18. Tung RH, Krauser D (2006). “Amino-terminal Pro-Brain Natriuretic Peptide for the diagnosis of acute heart failure in patients with previous obstructive airway disease”. Ann Emerg Med 2006. Jul; 48 (1): 66-74. Epub 2006 Feb 17.