Chuyên đề
- Chi tiết
-
Được đăng: 13 Tháng 12 2020
Đỗ thị Tường Oanh
Từ khóa: Hypoxemia: Hạ oxy máu; Hypoxia: Hạ oxy mô; Hyperoxemia: Tăng oxy máu quá mức; Hypercapnia: Tăng CO2 máu
1. NHẮC LẠI CƠ SỞ SINH LÝ – SINH LÝ BỆNH TRONG ĐIỀU TRỊ OXY
1.1. HẠ OXY MÁU (HYPOXEMIA)
Là tình trạng giảm paO2 dưới mức bình thường và trong thực hành lâm sàng, hạ oxy máu còn được đo bởi SaO2. Ngưỡng chính xác của hạ oxy máu vẫn còn bàn cãi nhưng nhiều tác giả đồng thuận rằng paO2 < 60mmHg và/ hoặc SaO2 < 90% được xem là hạ oxy máu. Đối với bệnh nhân hạ oxy máu mạn tính, giảm SpO2 > 3% so với mức ổn định trước đây gọi là hạ oxy máu cấp.
1.2. HẠ OXY MÔ (HYPOXIA)
Là tình trạng cung cấp oxy không đủ đáp ứng cho nhu cầu oxy tại vị trí nhất định trong cơ thể. Có 4 nguyên nhân hạ oxy mô:
- Hạ oxy máu dẫn đến hạ oxy mô
- Thiếu máu (giảm Hb)
- Giảm lưu lượng máu (toàn thể hoặc cục bộ.
- Giảm sử dụng oxy tại mô (do ngộ độc…)
Điều chỉnh hạ oxy mô
Ø Tối ưu hóa paO2 bằng cách
- Duy trì đường dẫn khí thông thoáng
- Bảo đảm thông khí phế nang
- Thông khí nhân tạo nếu cần
- Điều trị tắc nghẽn đường dẫn khí
- Điều trị phù phổi và cải thiện khả năng khuếch tán
Ø Tối ưu hóa vận chuyển oxy trong máu, điều chỉnh thiếu máu, duy trì Hb > 10g/dl
Ø Tối ưu hóa tuần hoàn đưa oxy đến mô: Bảo đảm cung lượng tim, phụ thuộc vào một hoặc nhiều yếu tố sau:
- Thể tích tuần hoàn
- Hồi lưu tĩnh mạch về tim
- Lực co bóp cơ tim
1.3. TĂNG OXY MÁU QUÁ MỨC (HYPEROXEMIA)
Là tình trạng đối nghịch với hạ oxy máu khi lượng oxy trong máu cao hơn mức bình thường, biểu hiện bởi paO2 > 120mmHg, tuy nhiên chỉ số SaO2 không thể hiện được tình trạng này vì không thể vượt quá 100%.
1.4. TĂNG CO2 MÁU (HYPERCAPNIA)
Là tình trạng paCO2 tăng cao hơn mức bình thường (> 45mmHg). Tăng CO2 máu cấp tính liên quan đến suy hô hấp type II và thường dẫn đến toan hô hấp. Tăng CO2 mạn tính với pH # 7,4 thường gặp ở bệnh nhân COPD hoặc có bệnh lý phổi mạn tính.
Có 4 nguyên nhân gây tăng CO2 máu:
- Tăng nồng độ CO2 trong khí thở vào (ngộ độc khí CO)
- Tăng sản xuất CO2
- Kém thông khí hoặc thông khí không hiệu quả: giảm thông khí phế nang, tăng khoảng chết sinh lý do bất xứng V/Q trong COPD, các bệnh lý thành ngực, bệnh cơ – thần kinh và ức chế TKTW
- Tăng khoảng chết ngoài
1.5. HAI KIỂU SUY HÔ HẤP
1. Suy hô hấp type I (hypoxemic): paO2 < 60 mmHg ( # SaO2 < 90%), paCO2 bình thường hoặc thấp
2. Suy hô hấp type II (hypercapnic): paCO2 > 45 mmHg, paO2 hoặc SaO2 thấp hoặc bình thường
2. THỰC TRẠNG SỬ DỤNG OXY TRỊ LIỆU
Oxy được sử dụng nhiều nhất trong cấp cứu nhưng thường được chỉ định theo cảm tính. Sai lầm thường gặp là chỉ định oxy trị liệu rộng rãi quá mức cần thiết ngay cả khi oxy máu ở mức bình thường. Theo một thống kê ở Anh, có đến 34% bệnh nhân sử dụng oxy lúc vận chuyển trên xe cấp cứu, 5-17% bệnh nhân nhập viện được nhận oxy ở bất kỳ thời điểm nào. Sai lầm thứ hai là nhận biết không đầy đủ về mối nguy của tăng oxy máu quá mức, đặc biệt trong các trường hợp suy hô hấp có tăng CO2 máu. Cần phải thay đổi những quan niệm không đúng về oxy trị liệu
1. Oxy không dùng điều trị khó thở, oxy chỉ giúp cải thiện tình trạng hạ oxy máu.
2. Oxy không điều chỉnh các nguyên nhân gây hạ oxy máu.
3. Tăng oxy máu quá mức cũng gây ảnh hưởng xấu không kém gì hạ oxy máu.
Các ảnh hưởng xấu của tăng oxy máu quá mức bao gồm
- Làm xấu thêm bất xứng thông khí – tưới máu.
- Xẹp phổi do hấp thu
- Co thắt mạch vành và mạch não.
- Giảm cung lượng tim
- Phá hủy do các oxy gốc tự do
- Tăng kháng lực mạch máu toàn thể
Tăng oxy máu quá mức có thể làm diễn tiến xấu đi đối với những bệnh nhân có nguy cơ suy hô hấp type II, nhất là khi paO2 > 75mmHg, làm chậm nhận biết các diễn tiến lâm sàng xấu đi vì bị che lấp bởi SpO2 bình thường hoặc cao. Tăng oxy máu quá mức còn làm tăng nguy cơ tử vong của một số nhóm bệnh nhân như TBMMN nhẹ và vừa, ngưng tim, các bệnh nhân nằm ICU...Ngoài ra người ta không rõ cân bằng giữa lợi ích và nguy cơ của nhóm bệnh nhân bệnh mạch vành cấp khi sử dụng oxy liều cao.
Trong thực hành lâm sàng, oxy chưa được xem như là một loại thuốc và chỉ định oxy trị liệu trong hồ sơ bệnh án thường được cho không đúng cách, không đầy đủ và thiếu theo dõi.
3. OXY TRỊ LIỆU TRONG CẤP CỨU THEO KHUYẾN CÁO BTS 2017
Định nghĩa: Oxy trị liệu là cung cấp oxy với nồng độ cao hơn oxy trong khí quyển để làm tăng pAO2 qua đó cải thiện paO2.
3.1. CÁC CHỈ ĐỊNH ĐIỀU TRỊ OXY
Oxy trị liệu được dùng trong các trường hợp sau:
1. Điều trị các trường hợp bệnh lý cấp tính nguy kịch
2. Điều trị trong các trường hợp cần tăng oxy máu quá mức
3. Điều chỉnh hạ oxy máu nhằm ngăn ngừa các triệu chứng hoặc biểu hiện của thiếu oxy mô (hypoxia).
3.1.1. Chỉ định 1: Điều trị oxy liều cao trong các bệnh lý cấp tính nguy kịch
Oxy liều cao cần cho ngay lập tức ở những bệnh nhân rất nặng đe dọa tử vong
Chỉ định
- Ngưng tim hoặc cần hồi sức tim phổi
- Shock, nhiễm khuẩn huyết, chấn thương nặng, đuối nước, phản vệ, chảy máu đường hô hấp nhiều, động kinh.
- Chấn thương đầu nặng
- Ngộ độc CO
Cách dùng
- Khởi đầu bằng oxy 15l/phút qua mặt nạ có túi dự trữ
- Khi qua khỏi nguy cấp, giảm liều oxy với lưu lượng 1 – 6l/ph, SpO2 mục tiêu 94 – 98% nếu tuần hoàn ổn định. Đối với bệnh nhân COPD và có nguy cơ hypercapnia, SpO2 mục tiêu 88 – 92%
3.1.2. Chỉ định 2: Điều trị oxy trong các trường hợp cần tăng oxy máu quá mức
Chỉ định Chỉ được sử dụng trong các trường hợp sau
- Ngộ độc khí CO và cyanide.
- Tràn khí màng phổi tự phát lượng ít không có chỉ định đặt ống dẫn lưu màng phổi (thở oxy 15l/phút qua mặt nạ giúp tăng hấp thu khí trong khoang màng phổi gấp 4 lần).
- Cơn nhức đầu cluster (oxy 12l/ph qua mặt nạ giúp cải thiện nhức đầu nhanh hơn thở khí trời).
- Một số trường hợp biến chứng hậu phẫu.
Lưu ý tăng oxy máu quá mức có thể gây các hậu quả như làm xấu thêm bất xứng thông khí – tưới máu, gây xẹp phổi do hấp thu, co thắt mạch vành và mạch não, làm giảm cung lượng tim, phá hủy do các oxy gốc tự do trong máu và làm tăng kháng lực mạch máu toàn thể.
Cách dùng
Thở oxy liều cao 12 - 15l/ phút qua mặt nạ có túi dự trữ (trừ khi bệnh nhân thuộc nhóm có nguy cơ tăng CO2 máu.
3.1.3. Chỉ định 3: Điều trị oxy trong các trường hợp hạ oxy máu:
Oxy trị liệu chỉ giúp cải thiện tình trạng hạ oxy máu chứ không điều chỉnh các nguyên nhân gây hạ oxy máu. SpO2 nên được đo ở tất cả bệnh nhân như là dấu hiệu sinh tồn thứ 5. Oxy trị liệu hạ oxy máu được sử dụng khi SpO2 < 94% hoặc giảm > 3% so với SpO2 trước đây .
Chỉ định Các tình trạng sau đây cần thở oxy liều trung bình nếu có hạ oxy máu
- Hạ oxy máu cấp tính (chưa chẩn đoán nguyên nhân)
- Cơn hen cấp tính, viêm phổi, ung thư phổi
- Bệnh phổi kẻ hoặc xơ phổi diễn tiến xấu
- Tràn khí màng phổi
- Tràn dịch màng phổi
- Thuyên tắc phổi
- Suy tim cấp
- Thiếu máu nặng
- Khó thở sau mổ
Lưu ý, các tình trạng sau đây không cần thở oxy trừ khi có hạ oxy máu
- Nhồi máu cơ tim và hội chứng vành cấp
- Tai biến mạch máu não
- Tăng thông khí hoặc rối loạn kiểu thở
- Phần lớn ngộ độc và quá liều thuốc
- Ngộ độc paraquat hoặc bleomycin
- Rối loạn chuyển hóa và bệnh thận
- Bệnh thần kinh và cơ cấp, bán cấp gây yếu cơ
- Cấp cứu thai - sản
Cách dùng:
- Hạ oxy máu cấp tính không có nguy cơ tăng CO2 máu, khởi đầu bằng cannula mũi với lưu lượng oxy điều chỉnh để đạt SaO2 mục tiêu 94 – 98%.
- Hạ oxy máu ở bệnh nhân COPD hoặc có nguy cơ tăng CO2 máu, khởi đầu bằng cannula mũi với lưu lượng oxy điều chỉnh để đạt SaO2 mục tiêu là 88 – 92%.
- Nếu điều trị oxy liều trung bình với cannula mũi không đạt được SpO2 mục tiêu, chuyển sang mặt nạ hoặc mặt nạ có túi dự trữ (xem mục 3.4).
- Đối với bệnh nhân có tiền căn suy hô hấp type II, khởi đầu bằng cannula mũi 1 – 2l/phút hoặc mặt nạ Venturi 24% với 2 - 3l/ph, điều chỉnh để giữ SpO2 trong khoảng 88 – 92%.
3.2. SUY HÔ HÂP TYPE II (Tăng CO2 máu)
3.2.1. COPD và các bệnh lý có nguy cơ suy hô hấp type II
Có khoảng 20 – 50% bệnh nhân COPD khi sử dụng oxy liều cao trong đợt cấp dẫn đến nguy cơ tăng CO2 máu và toan hô hấp, một số bệnh nhân khác không bị ảnh hưởng bởi biến chứng này. Trong thực hành lâm sàng, thường không thể dự đoán những bệnh nhân COPD nào sẽ tăng CO2 trong đợt cấp, vì vậy cần theo dõi sát nguy cơ này ở tất cả bệnh nhân COPD trung bình và nặng cho đến khi kết quả khí máu ban đầu ổn định. Tránh dùng quá thừa oxy ở bệnh nhân COPD vì nguy cơ suy hô hấp type II dễ xuất hiện khi paO2 > 75mmHg. Ngoài COPD, những bệnh lý sau đây thường có nguy cơ suy hô hấp type II:
- Tắc nghẽn luồng khí cố định kèm theo giãn phế quản
- Bệnh xơ nang (cystic fifrosis)
- Viêm cột sống cứng khớp, vẹo cột sống
- Di chứng lao phổi cũ
- Bệnh lý thần kinh – cơ
- Bệnh béo phì (BMI > 40kg/m2
- Thông khí nhân tạo tại nhà
3.2.2. Cơ chế làm tăng CO2 máu do dùng oxy liều cao
Cơ chế gây ra hiện tượng tăng CO2 máu khi sử dụng oxy liều cao hiện vẫn chưa được hiểu rõ và còn nhiều bàn cãi. Giả thiết cổ điển cho rằng oxy liều cao làm ức chế điều khiển thông khí (ventilatory drive) vốn phản xạ khi có hạ oxy máu dẫn đến ứ đọng CO2 trong phế nang. Ngày nay, một số tác giả cho rằng giả thiết nêu trên không đầy đủ vả đưa ra thêm nhiều giả thiết khác:
- Bất xứng thông khí – tưới máu: Phế nang giảm thông khí thường có giảm tưới máu tương xứng; oxy liều cao làm tăng pAO2 dẫn đến tăng tưới máu nhưng tại phế nang vẫn kém thông khí ® tăng pACO2 ® tăng paCO2
- Hiệu ứng Haldane: Oxy liều cao làm tăng phóng thích O2 của Hb ® Hb giảm khả năng đệm ® toan máu
- Xẹp phổi do hấp thu: Oxy liều cao làm giảm nồng độ nitrogen trong phổi gây xẹp phổi
3.2.3. Oxy trị liệu trong đợt cấp COPD
- Luôn khởi đầu với liều thấp: 1 – 2 l/ph qua cannula mũi hoặc mặt nạ Venturi 24% 2 – 3l/phút, một số bệnh nhân thích hợp với liều oxy cao hơn.
- Nếu khí máu ổn định, mục tiêu SpO2 là 94 – 98; nếu có tiền sử suy hô hấp type II, SpO2 mục tiêu là 88 – 92%. Đo khí máu động mạch đánh giá lại khi diễn tiến lâm sàng xấu đi.
- Nếu pCO2 tăng nhưng pH ≥ 7,35 & HCO3 >28mmHg, bệnh nhân có lẽ tăng CO2 trước đó. Nên duy trì SpO2 88 – 92% và thử lại KMĐM theo dõi pCO2 và pH. Nếu pCO2 > 45mmHg và pH < 7,35, xem xét chỉ định thông khí không xâm lấn
- Vẫn tiếp tục thở oxy qua cannula mũi đồng thời trong khi phun khí dung để duy trì SaO2 88 – 92%. Đánh giá lại SpO2 sau khi hoàn tất phun khí dung.
- Lưu ý không dùng nguồn oxy với lưu lượng > 6l/ph để phun khí dung vì làm tăng nguy cơ thừa oxy và tăng nguy cơ suy hô hấp type II; trong trường hợp buộc phải dùng thì không nên quá 6 phút.
3.3. THEO DÕI VÀ ĐIỀU CHỈNH OXY TRỊ LIỆU
3.3.1. Điều chỉnh liều oxy
- Máy đo SpO2 cần được trang bị đầy đủ ở mọi nơi có sử dụng oxy.
- Liều lượng oxy cần được điều chỉnh để đạt SpO2 mục tiêu, tăng liều oxy nếu SpO2 thấp hơn mục tiêu và giảm liều oxy nếu SpO2 cao hơn mục tiêu.
- Ngưng oxy đột ngột sau khi dùng oxy liều cao có thể gây ra hiện tượng hạ oxy máu phản ứng (rebound hypoxemia) thấp hơn mức paO2 trước khi thở oxy và có thể gây nguy hiểm.
- Khi dùng oxy trị liệu hạ oxy máu, cần lưu ý oxy phải được cho song song với các trị liệu khác như phun khí dung.
- Luôn luôn lưu ý bảo đảm nguồn cung cấp oxy đầy đủ và các vị trí nối trên suốt hệ thống dẫn oxy cho đến bệnh nhân.
- SpO2 không thể thay thế khí máu động mạch. SpO2 phụ thuộc vào lưu lượng máu ở động mạch ngón tay, đo gián tiếp độ hấp thu màu nên dễ sai số và SpO2 cao có thể che khuất suy hô hấp type II nếu không đo khí máu động mạch.
3.3.2. Khí máu động mạch
Khí máu động mạch nên được đo trong các trường hợp sau
- Tất cả bệnh nhân nặng, nguy kịch
- Giảm SpO2 < 94% không mong muốn hoặc không phù hợp ở bệnh nhân thở khí trời hoặc bệnh nhân thở oxy cần đạt mức SpO2 cao hơn.
- Giảm SpO2 ≥ 3% hoặc tăng khó thở ở bệnh nhân có hạ oxy máu mạn ổn định trước đây.
- Bệnh nhân đang ổn định có diễn tiến lâm sàng xấu đi cần tăng lưu lượng oxy để duy trì mức SaO2.
- Bệnh nhân có nguy cơ tăng CO2 máu tăng khó thở, giảm SpO2, lú lẫn hoặc các dấu hiệu tăng CO2 máu.
- Bệnh nhân khó thở có nguy cơ tiểu đường nhiễm ceton hoặc toan chuyển hóa do suy thận.
3.3.3. Giảm liều và ngưng oxy
- Cần giảm liều oxy khi bệnh nhân có lâm sàng ổn định và SpO2 nằm trên mức mục tiêu hoặc giới hạn trên của mục tiêu trong khoảng 4 - 8 giờ. Thông thường nên giảm xuống lưu lượng 2l/ph qua cannula mũi trước khi ngưng oxy. Những bệnh nhân có nguy cơ tăng thán khí máu nên giảm xuống lưu lượng 1l/ph (hoặc 0.5l/ph) trước khi ngưng oxy.
- Sau khi ngưng oxy khoảng 5 – 20 phút, nên đo lại SpO2, nếu vẫn trong giới hạn mong muốn sẽ được tiếp tục đo lại sau 1 giờ và ngưng oxy nếu bệnh nhân vẫn ổn định. Người bệnh vẫn cần được theo dõi các dấu hiệu sinh tồn sau đó bao gồm SpO2.
- Nếu SpO2 giảm dưới mức mục tiêu sau khi ngưng oxy, cần dùng lại oxy với liều thấp nhất có thể duy trì SpO2 mục tiêu và theo dõi trong 5 phút, nếu vẫn ổn định thì tiếp tục liều này và tiếp tục xem xét ngưng oxy những ngày sau đó.
- Nếu bệnh nhân phải dùng lại oxy với liều cao hơn trước đây mới duy trì được SpO2 mục tiêu, cần đánh giá lâm sàng để tìm nguyên nhân khiến cho diễn tiến xấu đi.
- Một số bệnh nhân hạ oxy máu mạn tính cần xem xét chỉ định thở oxy dài hạn tại nhà. Những bệnh nhân chỉ hạ oxy máu tạm thời (do gắng sức hay nghẹt đàm) sau khi ngưng oxy an toàn, cần xem xét để cho oxy thích hợp.
3.4. DỤNG CỤ CUNG CẤP VÀ VẬN CHUYỂN OXY
3.4.1. Nguồn oxy: Tại các cơ sở y tế, có thể dùng bình oxy nén với nhiều kích cỡ khác nhau hoặc hệ thống oxy lỏng có hệ thống ống dẫn đến giường bệnh. Máy chiết tách oxy thường chỉ dùng tại nhà và không được đề cập ở đây.
3.4.2. Dụng cụ dẫn oxy
· Cannula mũi: Dùng cho lưu lượng oxy từ 1 – 6l/phút với FIO2 ước tính khoảng từ 24 – 44%, tuy nhiên FIO2 thật sự còn bị ảnh hưởng bởi nhịp thở (nhịp thở chậm thì FIO2 cao hơn), thông khí phút và loại bệnh hô hấp của người bệnh. Với lưu lượng > 4l/ phút, FIO2 còn thay đổi nhiều hơn. Tuy nhiên cannula mũi có ưu điểm là rất thuận tiện cho người bệnh có thể vừa thở oxy vừa nói chuyện hoặc ăn uống, một số ít có thể bị kích ứng niêm mạc mũi do tiếp xúc.
· Mặt nạ đơn giản và mặt nạ thở lại một phần (không có túi dự trữ):
-Mặt nạ đơn giản dùng cho lưu lượng oxy 5 – 10l/ph (FIO2 40 – 60%).
-Mặt nạ thở lại một phần dùng cho lưu lượng oxy 8 – 12l/ph (FIO2 50 – 70%). Mặt nạ không có gắn van 1 chiều nên có hiện tượng trộn lẫn oxy và CO2 trong mặt nạ: khí hít vào là khí oxy từ nguồn và khí trong túi dự trữ, khi người bệnh thở ra sẽ có 1/3 lượng khí đi vào túi dự trữ.
Ưu điểm của mặt nạ loại này là có thể dùng với lưu lượng oxy cao hơn nhưng không thích hợp với người bệnh có nguy cơ tăng CO2.
Khuyết điểm: Khá bất tiện vì bệnh nhân không thể nói chuyện và ăn uống, khó ho, mặt nạ dễ tuột ra lúc ngủ, có thể gây ảnh hưởng trên vùng da dưới mặt nạ (áp lực, độ ẩm...)
· Mặt nạ không thở lại (có túi dự trữ): Dùng cho lưu lượng oxy 8 – 15l/ph (FIO2 95 – 100%). Mặt nạ có gắn van 1 chiều nên khí thở ra đi ra ngoài không vào trong túi dự trữ, thích hợp với người bệnh có nguy cơ tăng CO2.
Ưu điểm: Có thể dùng với lưu lượng oxy cao nhưng hạn chế phần nào nguy cơ tăng CO2. Lưu ý túi dự trữ phải căng phồng ít nhất 2/3 thể tích khi đang sử dụng.
Khuyết điểm: Khuyết điểm chung của các loại mặt nạ thở oxy.
· Mặt nạ Venturi: Cung cấp nồng độ oxy chính xác dù lưu lượng oxy ban đầu là bao nhiêu. Nguyên lý hoạt động là oxy từ nguồn được pha loãng với khí trời đi vào mặt nạ qua các lỗ hút khí thiết kế trên mỗi loại mặt nạ và cho ra nồng độ oxy chính xác.
Có 6 loại mặt nạ Venturi với các mức nồng độ oxy khác nhau: 24%, 28%, 31%, 35%, 40%, 60% tương ứng với 6 màu sắc khác nhau. Trên mỗi mặt nạ có ghi nồng độ oxy và lưu lượng oxy đầu vào thấp nhất có thể sử dụng.
Lưu ý:
+ Chỉ có mặt nạ Venturi 24% và 28% thích hợp cho bệnh nhân có nguy cơ tăng CO2.
+ Đối với bệnh nhân có nhịp thở > 30l/ph, nên để lưu lượng oxy ban đầu cao hơn mức tối thiểu quy định trên mặt nạ. Nểu đang dùng Venturi 60%, chuyển sang mặt nạ có túi dự trữ.
Ưu điểm: Cung cấp nồng độ oxy chính xác, tuy nhiên độ chính xác này sẽ giảm nếu mặt nạ đặt không đúng vị trí trên mặt bệnh nhân.
Khuyết điểm: Khuyết điểm chung của các loại mặt nạ thở oxy.
Bảng 1: Nồng độ oxy và lưu lượng oxy tối thiểu tương ứng.
|
MẶT NẠ VENTURI |
|
|
Nồng độ oxy |
Lưu lượng oxy tối thiểu |
|
24% |
2l/ph |
|
28% |
4l/ph |
|
31% |
6l/ph |
|
35% |
8l/ph |
|
40% |
10l/ph |
|
60% |
15l/ph |
3.4.3. Sử dụng các dụng cụ dẫn oxy:
- Các loại dụng cụ dẫn oxy nên được trang bị đầy đủ tại các đơn vị y tế có sử dụng oxy trị liệu, trong đó cannula mũi thường được dùng rộng rãi vì tính tiện dụng và giá thành rẻ.
- Cannula mũi chỉ thích hợp cho lưu lượng oxy 1 – 6l/ph, mặt nạ đơn giản và mặt nạ có túi dự trữ chỉ nên sử dụng với lưu lượng oxy cao > 5l/ph.
- Đối với bệnh nhân có nguy cơ tăng CO2 máu, dùng mặt nạ Venturi 24 – 28% và mặt nạ không thở lại giúp giảm nguy cơ này.
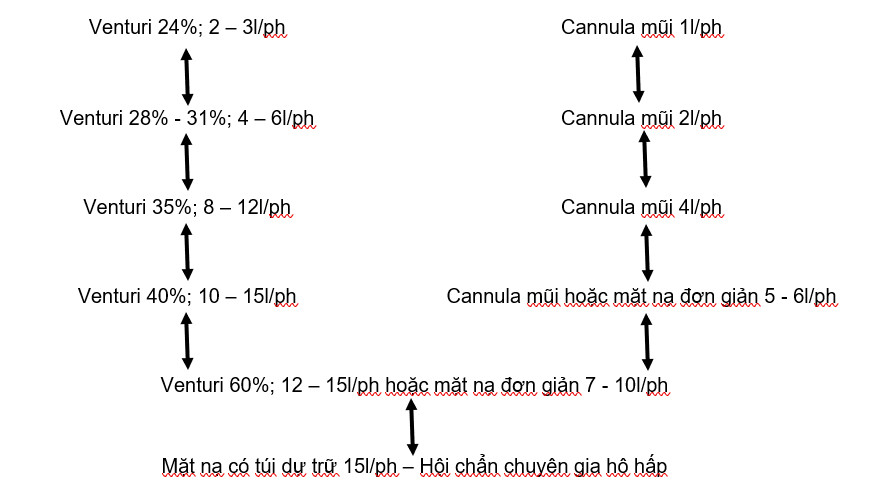
Hình 1: Lưu đồ sử dụng các dụng cụ dẫn oxy với lưu lượng oxy thích hợp.
3.4.4. Làm ẩm oxy
- Không cần làm ẩm oxy khi sử dụng oxy lưu lượng thấp (qua cannula mũi) hoặc thở oxy lưu lượng cao trong thời gian ngắn. Chỉ cần làm ẩm oxy khi thở oxy lưu lượng cao và kéo dài > 24g hoặc những bệnh nhân than phiền cảm giác khô ở đường hô hấp trên. Những bệnh nhân thở oxy kèm khó khạc đàm có thể phun khí dung với nước muối sinh lý.
- Bình sục khí làm ẩm oxy không nên dùng vì không có bằng chứng lợi ích về lâm sàng nhưng lại có nguy cơ nhiễm khuẩn.
3.5. GHI CHỈ ĐỊNH OXY TRONG HỒ SƠ BỆNH ÁN
- Oxy phải được xem như 1 loại thuốc và chỉ định dùng oxy phải được ghi rõ trong hồ sơ bệnh án và có chữ ký của y – bác sĩ.
- Trong trường hợp khẩn cấp, oxy có thể được cho bằng y lệnh miệng nhưng sau đó phải được ghi vào hồ sơ bệnh án.
- Y lệnh cho oxy trị liệu phải bao gồm lưu lượng oxy tương ứng với từng loại dụng cụ dẫn oxy. Cần ghi rõ SpO2 mục tiêu cần đạt được cho từng bệnh nhân thay vì chỉ ghi liều lượng oxy cố định.
KẾT LUẬN
Oxy trị liệu giúp điều chỉnh hạ oxy máu chứ không điều trị khó thở hay các nguyên nhân hạ oxy máu. Hạ oxy máu và hạ oxy mô gây ra nhiều hậu quả nặng nề nhưng tăng oxy máu (hyperoxemia) cũng dẫn đến nhiều tác hại. Luôn luôn cảnh giác tình trạng suy hô hấp hypercapnia ở bệnh nhân COPD và những bệnh nhân trong nhóm nguy cơ cao. Oxy phải được xem là một loại thuốc, có chỉ định chặt chẽ và ghi y lệnh đầy đủ trong hồ sơ bệnh án và phải nêu SpO2 mục tiêu.
Tài liệu tham khảo
1. BR O’Driscoll. BTS guideline for emergency oxygen use in adult patients. Thorax October 2008. Vol 63 Supplement VI
2. BR O’Driscoll. BTS guideline for oxygen use in adult in healthcare and emergency settings. Thorax 2017; 72 i1 – i90. Doi 10.1136/thoraxjnl-2016. 209729
3. B. Kane, S. Decalmer, BR O’Driscoll. Emergency oxygen therapy: from guideline to implementation. Breathe June 2013, Vol 9 No4: 247-254.
4. DS Martin, MPW Grocott. Oxygen therapy in critical illness. Crit Care Med. 2013;41(2):423-432