Chuyên đề
- Chi tiết
-
Được đăng: 09 Tháng 6 2016
Tóm tắt: Bệnh phổi tắc nghẽn mạn tính ở trẻ em (Chronic Obstructive Pulmonary Disease-COPD)
Bệnh phổi tắc nghẽn mạn tính là tình trạng tắc nghẽn đường thở mãn tính và không hồi phục. 29% trường hợp chẩn đoán COPD có dãn phế quản.
Chúng tôi ghi nhận 1 trường hợp khí phế thũng ở một bé trai 14 tuổi có dãn phế quản vào viện vì khó thở nặng của cơn kịch phát bệnh phổi tắc nghẽn mạn tính (COPD) . Một trong những bệnh lý di truyền gây khởi phát sớm trình trạng khí phế thũng là xơ hóa nang. Đây là bệnh thường gặp ở người da trắng, rất hiếm ở châu Á,Việt nam.
Phương pháp nghiên cứu: mô tả một trường hợp bệnh
Summary: Chronic obstructive pulmonary disease in children
Chronic obstructive pulmonary disease (COPD) refers to a group of disorders that have the present of persistent airflow ostruction that is not fully reversible. The major confounding disease is COPD as a recent study revealed that 29% of patients diagnosed as COPD actually had bronchiectasis.
We report a doubt case of cystic fibrosic with severe emphysema with bronchiectasis on a 14 year-old Vietnamese boy admitted to our hospital because of worsening dyspnea as acute exacerbation of COPD. Cystic fibrosis is one of hereditary disorder characterized by an early onset of emphysema. While this disease is common in the Caucasian population , it is quite rare in Vietnam
Method : case report
Keywords: alpha1-antitrypsin deficiency, chronic obstructive pulmonary disease, COPD, bronchietasis, cystic fibrosis
Bệnh án
Bệnh nhân nam, 14 tuổi, 25 kg.
Bệnh sử:
2 tháng tuổi :điều trị Bv Nhi đồng I: khoảng 1 tháng vì viêm phổi
6 tháng tuổi: điều trị Bv Nhi Đồng Nai: 1 tháng vì viêm phổi x 2 lần
Thường xuyên đến điều trị tại Bs tư vì ho đàm, mệt, ăn uống kém. Nghỉ học, mệt tăng khi gắng sức
7 tuổi: điều trị lao 8 tháng tại địa phương
8 tuổi: tại Bv Phạm Ngọc Thạch kiểm tra bilan lao âm tính, chuyển BVNĐ2 với chẩn đoán nhiễm Staphylococcus aureus + Pseudomonas aeruginosa
Điều trị BVNĐ2: chẩn đoán Viêm phổi/ dãn phế quản, 3 đợt
Lần này 4 ngày, ho nhiều mệt nhiều, khạc đàm màu đen
Lúc vào viện: Tỉnh, gầy, suy kiệt, suy dinh dưỡng nặng. Ngón tay, chân dùi trống, tím đầu chi, môi tái. Ngực biến dạng hình thùng. Phập phồng mũi, thở co lõm ngực vừa- nặng. Phổi ran ngáy, ẩm và âm phế bào giảm, thông khí kém.Tim đều rõ không âm thổi.
pH 7,12; pCO2 109, BE 1,4, HCO3 34,7, AaDO2 202, PO2 101, FiO2 60%
Chẩn đoán viêm phổi / dãn phế quản ,nhập ICU:
-
thở máy + điều trị kháng sinh
-
NCPAP + Kháng sinh + khí dung Ventolin
Khi chúng tôi nghĩ đến bệnh phổi tắc nghẽn mạn tính (COPD) tiến hành điều trị : Corticoid uống + Acetylcystein + khí dung ( Atrovent + Ventolin +Pulmicort) + xịt Seretide. Lâm sàng cải thiện tốt dần sau 3 ngày chuyển phòng ngoài.Bệnh nhân ra viện sau 24 ngày và vẫn tiếp tục theo dõi điều trị ngoại trú Seretide 25/125µg 2xịt x 2 lần /ngày + Berodual xịt
Tiền sử:
Con 1/ 2 Đủ tháng, CNLS: 2800gr. Không vàng da, tắc nghẽn phân su lúc sanh.
Viêm mũi dị ứng. Không bệnh lý tiêu hóa.
Gia đình :dị ứng. Cậu chết 4 tuổi vì bệnh phổi. Anh trai cùng cha có biểu hiện tương tự
Xét nghiệm:
1/ Các xét nghiệm huyết học: đều bình thường [ BC 16.600 (N 8800, L 6300), Hct 41,6%, Hb 13,2g/dl, TC 258000]. Chức năng gan thận bình thường [Bilirubin TP 6mg/l; BilirubinTT 1mg/l, SGOT 24UL, SGPT 24UL, Phosphatase alkalin 236, Ure 0,18g/l, Créatinin 5,5mg/l] và Ion đồ máu [Na+ 137mEq/l, K+ 4, Ca2+ 2,4, Cl-97, CaTP 4,4].
Chỉ có tăng bạch cầu , tăng bạch cầu ái toan 7.9% (551)và CRP 118g/l do viêm nhiễm
Cấy máu: âm tính. Bilan lao,Mycoplasma, HIV: âm tính.
Tăng Amylase máu: 106 UL (<= 82). Đường huyết bình thường.
Định lượng IgG 1696mg/dl, IgM 249mg/dl, IgE tăng 279,8 (<130 UI/ml),CD4,CD8 bình thường. Định lượng α-1 Antitrypsin lần 1:35 mg/100ml (78-200mg/ml) và lần 2: bình thường. Cha mẹ : bình thường.
Điện di đạm: A/G 0,85. Giảm Albumin 46%(50-60) và α-1: 1,9 (5-8) ,các thành phần còn lại đều bình thường.
2/ Đàm:-> Pseudomonas aeruginosa.Dịch rửa phế quản: 1336 bạch cầu ( N: 45%, L 55%). Pseudomonas aeruginosa, Staphylococcus aureus
3/ Nội soi phế quản, mũi xoang: mũi xoang và từ 1/ 3 dưới phế quản xuống dưới trải đầy chất dịch tiết trắng đục sánh kẹo như mủ.
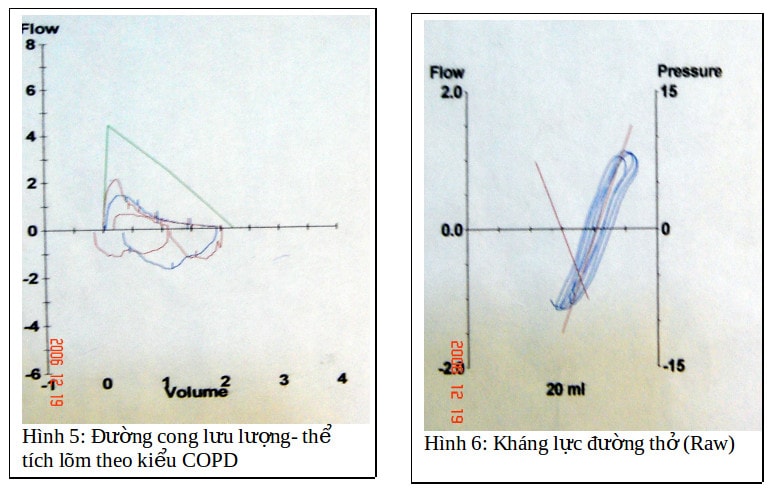
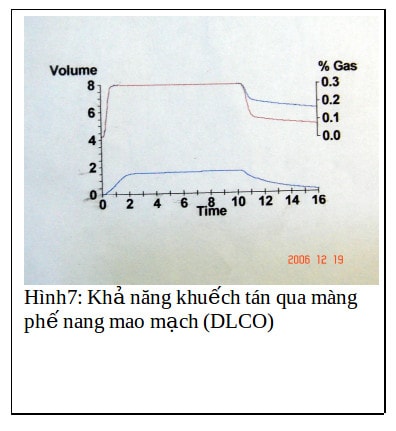
4/ Thăm dò chức năng hô hấp: (hai lần cách nhau 1 năm)Không hội chứng hạn chế FVC: 87%. Hội chứng tắc nghẽn trung bình FEV1: 47% , FEV1 / FVC 49%, PEF: 34%. Có tắc nghẽn nặng đường dẫn khí nhỏ FEF 25-75%: 17%. Tăng RV/TLC.Giảm khuếch tán qua màng phế nang mao -mạch nhẹ DLCO 67 %. Tăng tổng dung lượng phổi TCL 121%, tăng ứ khí. Tăng thể tích khí cặn nhiều RV 254%. Tăng kháng lực đường thở Raw 119%. Có đáp ứng thuốc dãn phế quản (PEF sau test 42% và >200ml).
Khí máu động mạch: Giảm oxy máu nặng. Giảm thông khí PaCO2 tăng cao.Giảm khuếch tán nhẹ qua màng phế nang –mao mạch.
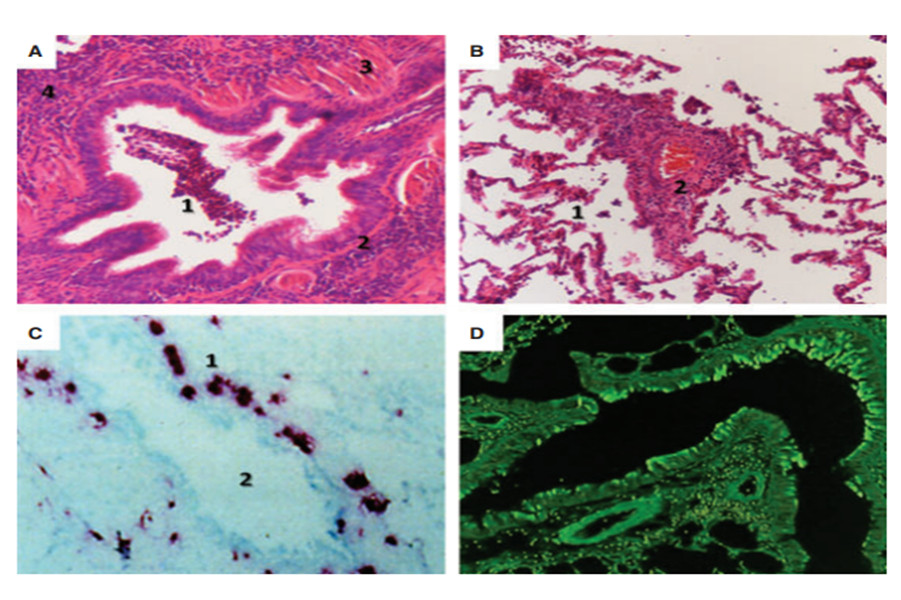
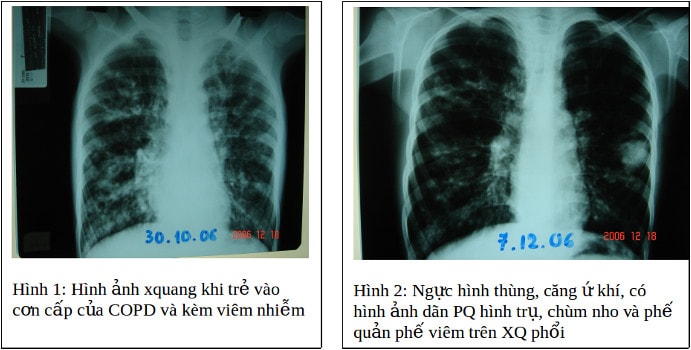
5/ *Xquang ngực: hình ảnh lồng ngực căng, hình thùng, các khoảng liên sườn dãn rộng, vòm hoành dẹt, tăng sáng ứ khí phần nhu mô phổi còn lại kèm dày dãn phế quản tắc đàm+ nhiều túi khí dịch nhỏ+tổn thương phế quản phế viêm trên phim phổi. Kể cả hình ảnh các mạch máu cũng mất như y văn ghi nhận trên XQ phổi (H.1,2)
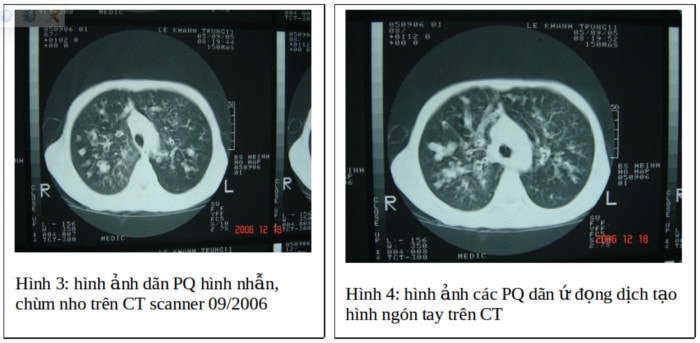
*CT ngực: Hình ảnh đường ray, hình nhẫn và các bóng khí dịch rải rác 2 phế trường.Dày thành phế quản, nhiều nút nhày. Dãn PQ lan tỏa 2 phổi hình trụ, dạng ống, nang, hình chùm nho và trong lòng có chứa khí dịch ( H. 3,4)
*CT xoang: Viêm đa xoang ( dày niêm mạc và tụ dịch) và dày cuống mũi dưới
6/ Xét nghiệm gene:
-
19 gene CFTR của bệnh Mucoviscidose: Delta F506; G542X; 1717-1G A; W1282X; G551D; R553X; S1251N; R560T; 3905insT; Q552X; Delta I507;
CFTRdele2,3(21kb); 711+1G T; 1898+1G A; I198T; 3199del6; 3102+1GA
Không tìm thấy gene đột biến -
Tìm gene đột biến gây thiếu alpha-1-antitrypsin: Mutation S; Mutation Z Không tìm thấy gene đột biến
7/ Các xét nghiệm khác: Siêu âm tim: từ bình thường chuyển dần sang cao áp phổi nhẹ 42mmHg. Siêu âm bụng: có sỏi bùn túi mật, 2 thận ứ nước độ 1; Cặn bàng quang và bễ thận; Gan, tụy ,lách bình thường. Steatorrhea / phân: âm tính
Bàn luận:
Bệnh phổi tắc nghẽn mạn tính (Chronic Obstructive Pulmonary Disease) là tình trạng tắc nghẽn đường thở mãn tính và không hồi phục.
Dãn phế quản là tình trạng dãn kéo dài và không hồi phục khẩu kính của phế quản dưới phân thùy. Bệnh giống như bệnh phổi tắc nghẽn, và nghiên cứu thấy 29% chẩn đoán COPD có dãn phế quản(manual clinical)
Trẻ này có các vấn đề sau:
-
Nhiễm trùng phế quản phổi tái phát nhiều lần, sớm từ nhỏ, khó trị. Ho đàm , khạc đàm mủ mãn tính.Khò khè và khó thở với nhiều đợt kịch phát nặng. Phân lập vi trùng trong đàm luôn luôn là Staphylococcus aureus và Pseudomonas aeruginosa
-
Viêm xoang phối hợp dãn phế quản (50%) [8]
-
Lâm sàng: Suy dinh dưỡng nặng. Ngón tay, chân dùi trống, tím, ngực hình thùng. Phổi có ran nổ(70%) [8] , ẩm nhỏ hạt, ran ngáy, phế âm giảm (theo đầy đủ các tiêu chuẩn khí phế thủng của ATS [3])
-
XQ uang và CT ngực:Hình ảnh lồng ngực khí phế thủng, ứ khí kèm dày dãn phế quản lan tỏa, tắc đàm+ nhiều túi khí dịch nhỏ+tổn thương phế quản phế viêm trên hai phổi. Kể cả hình ảnh các mạch máu cũng mất như y văn ghi nhận trên XQ phổi (H.1,2) (H3,4)
-
Khí máu: ứ CO2, giảm nặng trao đổi qua màng phế nang mao mạch, oxy hóa máu giảm nặng.
-
Chức năng hô hấp:( H.5,6,7) tắc nghẽn trung bình, tăng tổng dung lượng phổi, tăng sức cản đường thở và cả thể tích khí cặn nhiều[3].
-
Chẩn đoán: cơn kịch phát COPD +Viêm phổi ở trẻ dãn PQ . Và trẻ ra cơn khi được điều trị theo phác đồ COPD.Y văn cũng đưa tiêu chuẩn đây là bệnh COPD đáp ứng thuốc dãn PQ trong 50% trường hợp[3]
-
Tìm nguyên nhân COPD và dãn phế quản lan tỏa khởi phát sớm trẻ em:
Giảm nặng thoáng qua lượng alpha-1 antitrypsin trong máu và giảm alpha 1 globulin trên điện di đạm . Không có đột biến gene S và Z của thiếu alpha-1 antitrypsin (phòng xét nghiệm Marcel Merieux- Lion – France)
Không tìm thấy 19 loại đột biến gene thường gặp trong dân châu Âu trong số khoảng 1000 loại đột biến của bệnh xơ hóa nang ( cystic fibrosis) (phòng xét nghiệm Marcel Merieux- Lion – France)
Nguyên nhân dãn phế quản lan tỏa: nhiễm trùng phổi, bệnh lý mô hạt, suy giảm miễn dịch, hội chứng di truyền gene, bệnh lý khớp
Trẻ này đã được diều trị lao dù không tìm thấy vi trùng lao, vi trùng không điển hình Mycoplasma, Chlamydia ,nấm và kháng thể HIV đều âm tính.Hệ thống miễn dịch chưa suy giảm.
Nghĩ nhiều nhất đến khiếm khuyết gene trong dãn phế quản lan tỏa cókèm bệnh cảnh viêm phổi xoang mạn tính: không phù hợp hội chứngKartagener(tim bên phải); Xơ hóa nang (Cystic fibrosis) , Young, rối loạn động học lông chuyển biểu mô hô hấp đều có bệnh cảnh viêm phổi xoang mạn tính và tiêu chuẩn chẩn đoán dựa vào gene
Điều trị
Kháng sinh, thông khoáng đường thở, kháng viêm, dinh dưỡng, phục hồi chức năng và vật ý trị liệu hô hấp theo phác đồ điều trị bệnh phổi tắc nghẽn mãn tính. Và được theo dõi hằng tháng về tiến triển của bệnh
Kết luận:
Đây là một trường hợp COPD có dãn phế quản hiếm gặp ở trẻ em. Vấn đề chẩn đoán nguyên nhân như bệnh xơ hóa nang thì cần xét nhiệm di truyền gene vẫn còn gặp nhiều khó khăn. Ở Việt Nam chẩn đóan chủ yếu dựa vào lâm sàng, chẩn đoán hình ảnh và chức năng phổi. Vấn đề điều trị chỉ là điều trị triệu chứng, chưa điều trị được nguyên nhân và chế độ theo dõi tiên lượng về sau cũng chưa đủ chuẩn. Hy vọng có nhiều nghiên cứu hơn nữa về qui trình tiếp cận để phát hiện sớm , chẩn đoán xác định và tiên lượng bệnh sẽ tốt hơn
ĐẶNG THỊ KIM HUYÊN 1
NGUYỄN PHƯƠNG HÒA BÌNH2
LÊ THỊ TUYẾT LAN3
1 Bs CK1Khoa Hô Hấp 2 BV Nhi Đồng 2
2 Bs Trưởng khoa Hô Hấp 1 BV Nhi Đồng 2
3 Phó Giáo sư Tiến sĩ Trưởng khoa Chăm sóc hô hấp BV ĐH Y Dược
Tài liệu tham khảo
-
Akira Saito, Hajim Takizawa KenjiSuzuki and al , Alpha-1 Antitrypsin (AAT) Deficiency with Severe Pulmonary Emphysema . InternalMedicin Vol. 43, No. 3 ( March 2004)
-
American Lung Association . Alpha-1 Related Emphysema. November 2006 http://www.lungusa.org/site/pp.asp?c=dvLUK9O0E&b=35014
-
American Thoracic Society, the European Respiratory Society (ATS/ERS) Statement: Standards for the Diagnosis and Management of Individuals with Alpha-1 Antitrypsin Deficiency. Am J Respir Crit Care Med Vol 168. pp 818–900, 2003
-
Needham M, Stockley RA, Alpha1-1 Antitrypsin deficiency 3: Clinical manifestations and natural history. Thorax 2004;59:441–445. doi: 10.1136/thx.2003.006510
-
Pierre Yves Berclaz, MD.Kendid’s disorders of respiratory tract in children, Seventh edition, 2006,p747-754.
-
Sarah Catherine Lyman Hellewell, MD. Alpha1-Antitrypsin Deficiency. September 21, 2006 http://www.emedicine.com/med/topic108.htm
-
Julian P. Lichter.Bronchiectasis.Manual of Clinical Problems in Pulmonry Medicine, Sixth edition, 2005,p306-313
-
Andrew L. Ries. Chronic obstructive pulmonary disease. Manual of Clinical Problems in Pulmonry Medicine, Sixth edition, 2005,p287-306
-
Lee-Jun C.Wong,MD. Frirst prenatal exclusion of cystic fibrosisin East Asia. Pediatri International (2007) 49, 686-687
-
Timothy M.Quast MD,Bronchiectasis in Adults, Disease-a-Month, volume 54, Issue 8, August 2008, Pages 527-539