- Chi tiết
-
Được đăng: 06 Tháng 5 2024
Mục tiêu điều trị giãn phế quản
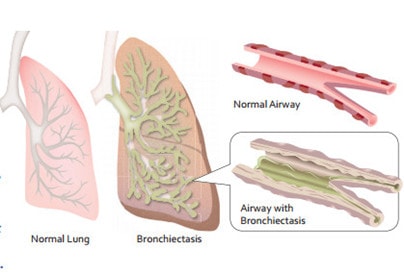
Tổn thương giãn phế quản không thể hồi phục. Tuy nhiên có thể điều trị được nhằm cải thiện các triệu chứng của người bệnh và ngăn chặn tình trạng bệnh diễn tiến nặng hơn. Do đó mục tiêu điều trị giãn phế quản thường tập trung vào 2 mặt sau:
• Giảm nhẹ các triệu chứng và ngăn ngừa nhiễm trùng
• Điều trị các đợt nặng lên của bệnh
Các phương pháp điều giãn phế quản1-3
Giãn phế quản được điều trị dựa trên sự kết hợp của lối sống lành mạnh, các phương pháp tập hỗ trợ hô hấp và điều trị thuốc phù hợp cho từng bệnh nhân cụ thể. Trong một số trường hợp, thở oxy tại nhà có thể được dùng cho những bệnh nhân giãn phế quản nặng có giảm oxy máu.
Các phương pháp điều trị giãn phế quản bao gồm:
1. Thay đổi lối sống
2. Điều trị thuốc
3. Các bài tập hỗ trợ hô hấp
4. Điều trị nguyên nhân gây giãn phế quản
5. Các điều trị chuyên sâu
Thay đổi lối sống
Thiết lập lối sống lành mạnh: để hạn chế triệu chứng và ngăn ngừa các đợt nặng lên của bệnh, bệnh nhân cần tuân thủ một số thói quen lành mạnh, bao gồm:
• Ngưng hút và tránh khói thuốc lá. Ngoài ra, bệnh nhân cần tránh tiếp xúc các chất kích thích đường thở như khói thuốc lá điện tử, khói từ lò sưởi hoặc khói công nghiệp, chất tẩy rửa, và bụi.
• Duy trì chế độ ăn uống hợp lý: hạn chế tiêu thụ muối, đường, và chất béo bão hòa, tăng cường dinh dưỡng từ rau quả và thức ăn lành mạnh.
• Tập thể dục đều đặn: đi bộ, chạy xe đạp hoặc đi nhanh đều hỗ trợ làm sạch đường thở. Việc duy trì vận động thường xuyên qua đó giúp làm giảm nguy cơ xuất hiện đợt nặng lên của bệnh cũng như nâng cao chất lượng cuộc sống.
• Uống đủ nước: nước giúp làm loãng đàm, giúp bệnh nhân ho khạc dễ dàng hơn.
• Chích ngừa đóng vai trò quan trọng trong việc bảo vệ bệnh nhân mắc giãn phế quản khỏi các đợt nặng lên của bệnh. Bệnh nhân nên được hướng dẫn về việc tiêm vaccine cúm mùa hàng năm, vaccine phế cầu, vaccine COVID-19 và vaccine chống vi rút hô hấp hợp bào (RSV).
• Giữ vệ sinh cá nhân: người bệnh nên thường xuyên rửa tay, đeo khẩu trang ở nơi đông người, tránh tiếp xúc với những người mắc cảm cúm. Ngoài ra, việc vệ sinh răng miệng đúng cách, bao gồm đánh răng và rửa mũi xoang, cũng đóng vai trò quan trọng trong việc làm giảm nguy cơ nhiễm trùng.
• Bảo vệ cơ thể khỏi nhiệt độ khắc nghiệt: Thời tiết quá nóng hoặc quá lạnh đều có thể làm trầm trọng thêm triệu chứng của người bệnh, cũng như tăng nguy cơ nhiễm khuẩn. Để phòng tránh, tránh ra ngoài trong nhiệt độ xuống rất thấp. Nếu cần phải ra ngoài, hãy đảm bảo giữ ấm, đặc biệt là vùng mũi và họng, bằng cách sử dụng khẩu trang sạch hoặc khăn choàng. Vào mùa nắng nóng, đảm bảo uống đủ nước thường xuyên, tránh xa rượu bia vì các thức uống trên có thể làm tăng nguy cơ mất nước. Ngoài ra, người bệnh chỉ nên hoạt động thể chất vào những thời điểm mát mẻ trong ngày. Khi ở trong các tòa nhà công cộng hoặc sử dụng phương tiện giao thông có điều hòa, hạn chế ngồi một chỗ quá lâu để tránh nhiễm trùng do không khí kém lưu thông.
• Nếu người bệnh có công việc phải đi ra khỏi nhà cả ngày, nên mang theo đủ khăn giấy và túi khạc đàm. Trong lúc đi xa hoặc làm việc, nên tìm không gian riêng tư có nhà vệ sinh để tập khạc đàm.
Điều trị thuốc
Việc lựa chọn thuốc cụ thể phụ thuộc vào mức độ nghiêm trọng của bệnh, tần suất các triệu chứng. Bác sĩ chuyên khoa sẽ là người tư vấn và quyết định phương án điều trị nào phù hợp cho từng cá nhân. Các điều trị bao gồm:
• Điều trị kháng sinh cho đợt nặng lên của bệnh: Loại kháng sinh sẽ tuỳ thuộc vào đánh giá của bác sĩ cũng như việc điều trị nội trú (nhập viện) hay ngoại trú (phòng khám) sẽ tùy từng trường hợp. Thời gian sử dụng kháng sinh trong đợt nặng lên là từ 10 đến 14 ngày.4 Bên cạnh đó, cũng cần lưu ý có những bệnh nhân khởi phát đợt nặng lên do tác nhân virus cúm hoặc COVID-19 thì việc điều trị bằng thuốc kháng virus phù hợp cũng cần cân nhắc.
• Điều trị kháng sinh kéo dài thường được áp dụng đối với những bệnh nhân có triệu chứng nặng và thường xuyên bị nhiễm trùng tái đi tái lại trong một năm. Sử dụng kháng sinh kéo dài giúp tiêu diệt các vi khuẩn gây hại trong đường thở và ngăn ngừa nhiễm trùng. Thuốc kháng sinh thường phải dùng kéo dài ít nhất 3 tháng đến 1 năm hoặc thậm chí lâu hơn. Thuốc kháng sinh sẽ không có tác dụng ngay lập tức và vì vậy cần phải sử dụng thường xuyên để đạt hiệu quả tối ưu. Các thuốc được dùng theo đường phun, đường hít hay đường uống. Việc chỉ định thuốc nào sẽ tùy từng trường hợp nên cần đến khám và điều trị với các bác sĩ chuyên khoa hô hấp.5
• Thuốc làm loãng đàm: Thuốc loãng đàm có thể được dùng theo đường uống hoặc thông qua dụng cụ phun khí dung. Ngoài ra, nước muối ưu trương cũng có thể được phun khí dung nhằm làm loãng đàm của đường thở.
Các bài tập hỗ trợ hô hấp
Các bài tập hỗ trợ hô hấp có thể giúp làm loãng đàm, giúp bệnh nhân ho khạc đàm dễ dàng hơn. Một biện pháp cho thấy rất hiệu quả trong việc góp phần kiểm soát bệnh ổn định cũng như cải thiện rõ chất lượng cuộc sống bệnh nhân. Làm sạch phổi được thực hiện thông qua phối hợp giữa vỗ rung ngực, thở chủ động theo chu kì, và có thể phối hợp với điều chỉnh tư thế phù hợp hằng ngày.
• Bác sĩ, điều dưỡng, hoặc kĩ thuật viên trị liệu có thể hướng dẫn bệnh nhân thực hiện các động tác như vỗ rung ngực: vỗ đều vào ngực, kết hợp rung và lắc ngực trong vòng 15-20 phút. Thực hiện ở trước ngực khi nằm ngửa nếu vùng giãn phế quản ở phía trước, và đặt bệnh nhân nằm sấp nếu vùng giãn phế quản ở phía sau.
• Người bệnh cũng có thể tự ho khạc chủ động để tống xuất đàm nhớt ra ngoài. Một trong những bài tập hỗ trợ phổ biến nhất là thở chủ động theo chu kỳ. Đây là một chuỗi ba động tác thở cùng nhau giúp loại bỏ đờm nhầy khỏi phổi bệnh nhân:
1. Kiểm soát hơi thở: hít vào nhẹ nhàng bằng mũi, cảm nhận bụng phình lên. Thở bằng mũi hoặc miệng, cảm thấy bụng xẹp xuống. Cố gắng thở chậm và nhẹ nhàng.
2. Hít thở sâu: hít vào từ từ qua mũi, sâu nhất có thể, cảm nhận ngực và bụng nở ra. Giữ hơi thở trong 5 giây. Sau đó nhẹ nhàng thở ra bằng miệng. Lặp lại 3-4 lần.
3. Mở miệng thật to và thở ra thật mạnh, cho đến khi sẵn sàng khạc hết đàm nhớt. Lặp lại cho đến khi cảm thấy sạch đàm trong họng.
Thực hiện lặp lại chu kì trên cho đến khi không còn khạc ra đàm hoặc không còn nghe tiếng đàm đọng trong lồng ngực.
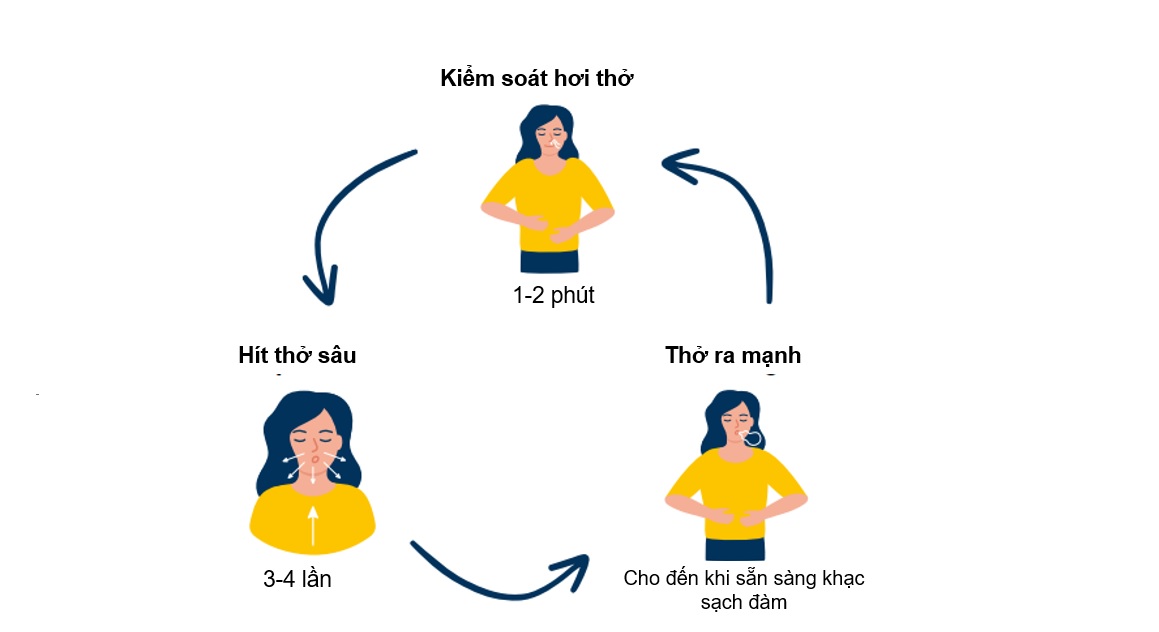
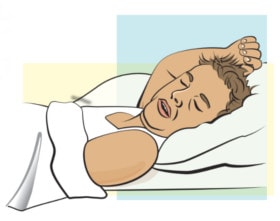
Hình 3. Bài tập thở chủ động theo chu kì. Bệnh nhân kiểm soát hơi thở. Hít thở sâu 3 tới 4 lần và thở ra mạnh cho đến khi sẵn sàng khạc đàm.
Nguồn: Hướng dẫn tự quản lý giãn phế quản dành cho bệnh nhân – Hội phổi châu Âu (Europe Lung Foundation)3
Bệnh nhân có thể tham khảo thêm video để hình dung rõ ràng hơn các thao tác qua link sau: https://www.youtube.com/watch?v=XvorhwGZGm8
• Dẫn lưu tư thế có thể được phối hợp với các bài tập thông thoáng đường thở khác. Người bệnh có thể nằm ở tư thế đầu thấp hơn ngực, chẳng hạn như nằm với gối được kê dưới hông hoặc nằm với chân và thân mình đặt lên giường và đầu tựa vào một chiếc nệm mỏng trên sàn nhà. Duy trì tư thế như trên giúp đàm dễ được tống xuất khỏi cơ thể.
Lưu ý rằng dẫn lưu tư thế có thể không phù hợp với một số đối tượng, bao gồm những người có các bệnh lý ở lưng, cổ hoặc vai, chấn thương xương sườn/ cột sống, trào ngược dạ dày, ợ nóng, buồn nôn hoặc chóng mặt và/hoặc có cảm giác khó thở tăng lên khi đang trong tư thế nằm.
• Ngoài ra, trên thị trường cũng có một số dụng cụ dẫn lưu cầm tay hỗ trợ giúp như máy tạo áp lực dương đường thở dao động, tạo ra những rung động khi thở qua thiết bị, qua đó giúp làm loãng đàm và bệnh nhân dễ dàng tống xuất đàm ra hơn.
• Phục hồi chức năng hô hấp: Phục hồi chức năng hô hấp là phần quan trọng trong chăm sóc cho bệnh nhân giãn phế quản. Quá trình này bao gồm việc giáo dục kiến thức cho bệnh nhân, tiết kiệm năng lượng trong hoạt động hàng ngày và tập luyện dưới sự hướng dẫn của bác sĩ vật lý trị liệu. Việc tập luyện thường xuyên giúp cải thiện chức năng hô hấp và giảm triệu chứng gây khó chịu.
Điều trị nguyên nhân gây giãn phế quản
Điều trị các nguyên nhân gây giãn phế quản có thể làm cải thiện mức độ bệnh cũng như ngăn chặn bệnh nặng hơn. Tìm kiếm nguyên nhân và điều trị tích cực nguyên nhân luôn được khuyên cho mọi bệnh nhân giãn phế quản. Bác sĩ chuyên khoa hô hấp sẽ đảm nhận vai trò chính về mặt điều trị này.
Các phương pháp điều trị chuyên sâu
Trong một số ít trường hợp nặng hơn, bệnh nhân có thể cần những phương pháp điều trị đặc biệt, bao gồm:
• Can thiệp cầm máu: khi bệnh nhân giãn phế quản trải qua tình trạng ho ra máu nhiều hay ho ra máu tái phát, bác sĩ sẽ xem xét biện phát giúp cầm máu cho bệnh nhân như điều trị nội khoa cầm máu và điều trị yếu tố thúc đẩy ho ra máu trên bệnh nhân giãn phế quản. Bác sĩ có thể thực hiện thủ thuật làm tắc mạch máu gây ho ra máu giúp cầm máu cho bệnh nhân.
• Phẫu thuật: trong trường hợp tổn thương giãn phế quản chỉ giới hạn ở một vùng phổi gây ho ra máu tái phát hay nhiễm trùng tái phát thường xuyên. Bác sĩ có thể tiến hành phẫu thuật cắt phần phổi bị tổn thương nhiều nhất.
• Ghép phổi: quá trình ghép phổi thường được thực hiện tại các trung tâm cấy ghép uy tín và là một phương pháp điều trị cuối cùng khi các phương pháp khác không hiệu quả.
Kết Luận
Việc điều trị bệnh giãn phế quản đã có những bước tiến rõ rệt, với nhiều hướng mới mang lại lợi ích thiết thực cho bệnh nhân. Tuy nhiên, vấn đề điều trị vẫn còn rất phức tạp và đòi hỏi điều chỉnh phù hợp cho từng bệnh nhân. Bệnh giãn phế quản nặng, nhiều triệu chứng có thể có lợi hơn khi được khám và theo dõi bởi các bác sĩ chuyên khoa hô hấp. Nhiều phương pháp điều trị cũng như thuốc mới đang được tập trung nghiên cứu, điều này mang đến cánh cửa hy vọng tươi sáng thật sự cho bệnh nhân giãn phế quản.
Tác giả: ThS.BS. Trần Lê Quốc Khánh – ThS.BS. Nguyễn Hồ Lam
Phân môn Hô Hấp – Bộ môn Nội – Đại học Y Dược TP. Hồ Chí Minh
TÀI LIỆU THAM KHẢO
1. Treating Bronchiectasis. American Journal of Respiratory and Critical Care Medicine. 2017;196(10):P19-P20. doi:10.1164/rccm.19610P19
2. Heo JY, Song JY. Disease Burden and Etiologic Distribution of Community-Acquired Pneumonia in Adults: Evolving Epidemiology in the Era of Pneumococcal Conjugate Vaccines. Infection & chemotherapy. Dec 2018;50(4):287-300. doi:10.3947/ic.2018.50.4.287
3. Crossley B. Bronchiectasis self-care guide. European Lung Foundation. Accessed 25th February, 2024. https://europeanlung.org/wp-content/uploads/2023/06/Bronchiectasis-self-care-guide.pdf
4. Polverino E, Goeminne PC, McDonnell MJ, et al. European Respiratory Society guidelines for the management of adult bronchiectasis. The European respiratory journal. Sep 2017;50(3)doi:10.1183/13993003.00629-2017
5. Patel PH HM. Macrolides. StatPearls [Internet]. 2023. Updated Updated 2023 May 16. 2023 Jan. https://www.ncbi.nlm.nih.gov/books/NBK551495/